دوره 22، شماره 4 - ( مهر و آبان 1398 )
جلد 22 شماره 4 صفحات 75-66 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Zamani F. Comparing the Effect of SubMucosal Resection With Electrocautery Method for the Treatment of Inferior Turbinate Hypertrophy at Amir Kabir Hospital in Arak City. J Arak Uni Med Sci 2019; 22 (4) :66-75
URL: http://jams.arakmu.ac.ir/article-1-5807-fa.html
URL: http://jams.arakmu.ac.ir/article-1-5807-fa.html
زمانی برسری فرزاد. مقایسه اثربخشی روش سابموکوزال با روش الکتروکوتر در درمان هیپرتروفی شاخک تحتانی در بیمارستان امیرکبیر اراک در سال 1395. مجله دانشگاه علوم پزشكي اراك. 1398; 22 (4) :66-75
گروه گوش و حلق و بینی، دانشکده پزشکی، دانشگاه علوم پزشکی اراک، اراک، ایران.
متن کامل [PDF 2436 kb]
(1169 دریافت)
| چکیده (HTML) (3127 مشاهده)
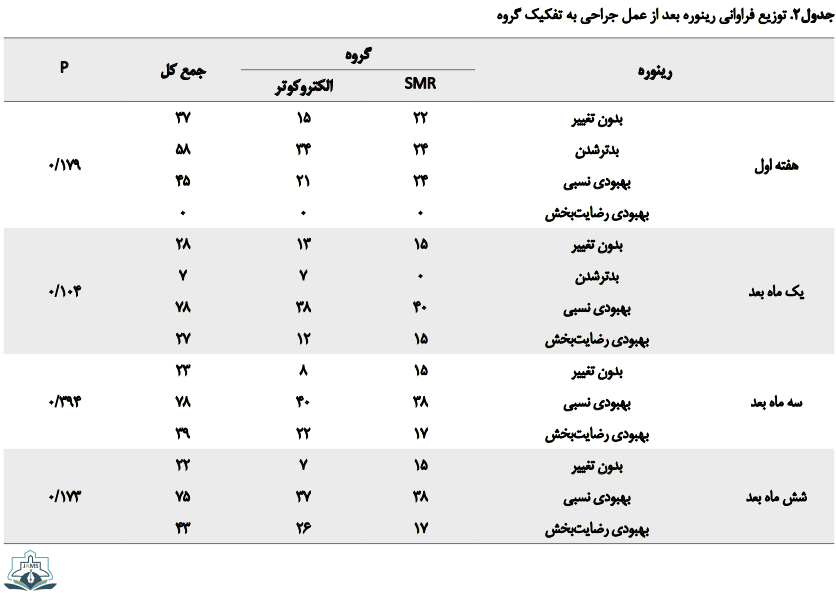
توزیع فراوانی رینوره شش ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 15 نفر بدون تغییر، 38 نفر بهبودی نسبی و 17 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 7 نفر بدون تغییر، 37 نفر بهبودی نسبی و 26 نفر بهبودی رضایتبخش داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر رینوره بعد از شش ماه وجود نداشت (0/173=P) (جدول شماره ۲).
توزیع فراوانی خُرخُر شبانه شش ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 22 نفر بدون تغییر، 29 نفر بهبودی نسبی و 19 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 23 نفر بدون تغییر، 32 نفر بهبودی نسبی و 15 نفر بهبودی رضایتبخش داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر خرخر شبانه بعد از شش ماه وجود نداشت (0/817=P).
توزیع فراوانی سردرد در ماه اول بعد از عمل جراحی به این شکل بود: در گروه SMR 49 نفر بدون تغییر، 14 نفر بهبودی نسبی و 7 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 51 نفر بدون تغییر، 3 نفر بدتر شده، 16 نفر بهبودی نسبی داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر سردرد بعد از یک ماه وجود داشت که نشانگر آن است که بهبودی رضایتبخش از سردرد در گروه SMR بیشتر از گروه الکتروکوتر بوده است (0/034=P) (جدول شماره ۱).
توزیع فراوانی سردرد شش ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 44 نفر بدون تغییر، 14 نفر بهبودی نسبی و 12 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 43 نفر بدون تغییر، 22 نفر بهبودی نسبی و 5 نفر بهبودی رضایتبخش داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر سردرد بعد از شش ماه وجود نداشت (0/157=P) (جدول شماره ۱).
توزیع فراوانی درد و سوزش محل جراحی یک ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 35 نفر درد و سوزش نداشتند، 28 نفر در حد متوسط و 7 نفر در محل جراحی به صورت خفیف درد و سوزش داشتند و در گروه الکتروکوتر 13 نفر درد و سوزش نداشتند، 39 نفر متوسط و 18 نفر به صورت خفیف در محل جراحی درد و سوزش داشتند که با توجه به P value بهدستآمده، بعد از یک ماه، اختلاف آماری معنیداری بین دو گروه از نظر درد و سوزش در محل جراحی وجود داشت که بیانگر آن است که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه درد و سوزش کمتری در محل جراحی داشتند (0/013=P).
توزیع فراوانی عطسه، سرفه و خارش یک ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 38 نفر هیچ کدام را نداشتند، 7 نفر بدون تغییر، 10 نفر بهبودی نسبی و 3 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 39 نفر، عطسه، سرفه و خارش نداشتند، 4 نفر بدون تغییر، 24 نفر بهبودی نسبی و 15 نفر بهبودی رضایتبخش داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر عطسه، سرفه و خارش بعد از یک ماه وجود داشت که بیانگر آن است که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه عطسه، سرفه و خارش کمتری داشتند (0/002=P).
توزیع فراوانی آنمی و هیپوسمی یک ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 45 نفر نداشتند و 11 نفر بدون تغییر بودند. در گروه الکتروکوتر 59 نفر نداشتند، 10 نفر بدون تغییر و 15 نفر بهبودی نسبی داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر آنمی و هیپوسمی بعد از یک ماه وجود داشت که بیانگر آن است بعد از یک ماه، بیماران گروه الکتروکوتر نسبت به گروه SMR آنمی و هیپوسمی کمتری داشتند (0/001=P) (جدول شماره ۳).
توزیع فراوانی آنمی و هیپوسمی سه ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 46 نفر نداشتند و 6 نفر بدون تغییر، 10 نفر بهبودی نسبی و 8 نفر بهبودی رضایتبخش داشتند. در گروه الکتروکوتر 62 نفر نداشتند، 1 نفر بدون تغییر و 3 نفر بهبودی نسبی و 4 نفر بهبودی رضایتبخش داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر آنمی و هیپوسمی بعد از سه ماه وجود داشت که بیانگر آن است که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه آنمی و هیپوسمی کمتری داشتند (0/001=P) (جدول شماره ۳).
توزیع فراوانی خونریزی بینی در هفته اول بعد از عمل جراحی به این شکل بود: در گروه SMR 6 نفر زیاد، 25 نفر متوسط، 39 نفر به صورت خفیف خونریزی بینی داشتند و در گروه الکتروکوترهیچ کس خونریزی بینی شدید نداشت و ۱۳ نفر متوسط و ۵۷ نفر خونریزی بینی خفیفی داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر خونریزی بینی بعد از یک هفته وجود داشت که بیانگر آن است که در گروه SMR خونریزی در هفته اول بیشتر بوده است (0/001=P) (جدول شماره ۳).
توزیع فراوانی خونریزی بینی در ماه اول بعد از عمل جراحی به این صورت است: در گروه SMR 51 نفر خونریزی نداشتند و 19 نفر خونریزی خفیف داشتند و در گروه الکتروکوتر 67 نفر خونریزی نداشتند و 3 نفر خونریزی خفیف داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر خونریزی بینی بعد از یک ماه وجود داشت که بیانگر آن است که در گروه SMR خونریزی در ماه اول بیشتر از گروه الکتروکوتر بوده است (0/001=P).
توزیع فراوانی خونریزی بینی در سه ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 69 نفر خونریزی نداشتند و 1 نفر خونریزی خفیف داشت و در گروه الکتروکوتر 68 نفر خونریزی نداشتند و 2 نفر خونریزی خفیف داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر خونریزی بینی بعد از یک ماه وجود نداشت (0/001=P).
توزیع فراوانی دلمه در هفته اول بعد از عمل جراحی به این صورت بود: در گروه SMR 6 نفر زیاد، 17 نفر متوسط، 47 نفر به صورت خفیف داشتند و در گروه الکتروکوتر 32 نفر زیاد، 21 نفر متوسط و 17 نفر به صورت خفیف داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر وجود دلمه بعد از یک هفته وجود داشت که بیانگر آن است که در هفته اول دلمه در گروه الکتروکوتر بیشتر بوده است (0/001=P).
توزیع فراوانی دلمه یک ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 67 نفر نداشتند و 3 نفر در حد متوسط داشتند و در گروه الکتروکوتر 52 نفر نداشتند، 12 نفر در حد متوسط و 6 نفر به صورت خفیف دلمه داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر وجود دلمه بعد از یک ماه وجود داشت که بیانگر آن است که در ماه اول دلمه در گروه الکتروکوتر بیشتر بوده است (0/001=P).
توزیع فراوانی دلمه شش ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 69 نفر نداشتند و 1 نفر به صورت خفیف دلمه داشت و در گروه الکتروکوتر 67 نفر نداشته و 3 نفر به صورت خفیف داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر وجود دلمه بعد از شش ماه وجود نداشت (0/620=P).
بحث
این مطالعه با هدف مقایسه اثربخشی روش سابموکوزال رزکشن با روش الکتروکوتر در درمان هیپرتروفی شاخک تحتانی در بیمارستان امیرکبیر اراک انجام گرفت. در این مطالعه 140 بیمار مبتلا به انسداد بینی به علت هیپرتروفی شاخک تحتانی که از احساس گرفتگی بینی و رینوره شاکی و کاندید عمل جراحی بودند، بررسی شدند. نتایج حاصل از این مطالعه به صورت زیر نشان داده شد. در توزیع فراوانی رینوره، خُرخُر شبانه، سردرد، عطسه و آنمی در بدو ورودِ بیماران به مطالعه، اختلاف آماری معنیداری بین دو گروه از نظر آنمی وجود نداشت.
در هفته و ماه اول و سه ماه بعد از عمل جراحی گرفتگی بینی بین دو گروه اختلافی نداشتند، ولی شش ماه بعد، اختلاف آماری معنیداری بین دو گروه وجود داشت که بیانگر آن است که در گروه الکتروکوتر بعد از شش ماه بهبودی رضایتبخشتری از نظر گرفتگی بینی نسبت به گروه SMR مشاهده میشود. (0/017=P). در بررسی رینوره و خُرخُر شبانه بعد از عمل جراحی در هفته و ماه اول و سه ماه و شش ماه بعد اختلاف آماری معنیداری بین دو گروه مشاهده نشد (0/173=P). سردرد در هفته اول بعد از عمل جراحی بین دو گروه یکسان بود، ولی بعد از یک ماه بهبودی رضایتبخش از سردرد در گروه SMR بیشتر از گروه الکتروکوتر بوده است (0/034=P).
درد و سوزش محل جراحی در هفته اول بعد از عمل جراحی در هر دو گروه یکسان بود، در حالی که بعد از یک ماه بیماران گروه الکتروکوتر نسبت به گروه SMR درد و سوزش کمتری در محل جراحی داشتند (0/013=P).
توزیع فراوانی عطسه، سرفه و خارش در هفته اول بعد از عمل جراحی در هر دو گروه اختلافی نداشت در حالی که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه عطسه، سرفه و خارش کمتری داشتند (0/002=P).
همچنین اختلاف آماری معنیداری بین دو گروه از نظر آنمی و هیپوسمی بعد از یک ماه و سه ماه بعد وجود داشت که بیانگر آن است که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه آنمی و هیپوسمی کمتری داشتند (0/001=P).
اختلاف آماری معنیداری بین دو گروه از نظر خونریزی بینی بعد از یک هفته و یک ماه وجود داشت که بیانگر آن است که در گروه SMR خونریزی در هفته اول بیشتر بوده است (0/001=P).
اختلاف آماری معنیداری بین دو گروه از نظر وجود دلمه یک هفته و یک ماه بعد از عمل وجود داشت که بیانگر آن است که در هفته اول دلمه در گروه الکتروکوتر بیشتر بوده است (001/0=P).
در مطالعه پاسالی روش SMR با تأثیر مطلوب دراز مدت از نظر پاکسازی موکوسیلیاری و رفع انسداد و ترشحات IgE لوکال به عنوان روش انتخابی مطرح شد در حالی که در مطالعه ما روش الکتروکوتر بهتر بوده است و با این مطالعه همخوانی نداشت [1]. ساپچی در سال 2003 روش SMR شاخک تحتانی، پارشیل تورنبیتکتومی و روش سابلوکوزای و الکتروکوتر را بررسی کرد و روش SMR را تأیید کرد که با نتایج مطالعه ما همسو نبود.
نادر ساکی در سال 2011 به بررسی اثر فرکانس رادیویی توربینوپلاستی برای درمان هیپرتروفی شاخک تحتانی با استفاده از روش رادیوفرکوئنسی پرداخت و به این نتیجه دست یافت که ادم شاخک و ترشحات پس از عمل جراحی کاهش معنیداری یافته و انسداد بینی، خُرخُر شبانه، سردرد، عطسه، خارش، ادم شاخک بینی، ترشحات و پوسته، بهبود قابل توجهی در یک ماه پس از درمان در همه بیماران دارد و روش توربینوپلاستی فرکانس رادیویی را به عنوان روشی مؤثر و بدون عوارض برای درمان هیپرتروفی توربینت تحتانی توصیه کرده است در صورتی که در مطالعه ما با توجه به اینکه روش الکتروکوتر از SMR عوارض کمتری داشت، به عنوان روشی ارحج پیشنهاد شد [9].
نتیجهگیری
روش الکتروکوتر با توجه به خونریزی کمتر و زمان عمل جراحی کمتر و دردسترسبودن تجهیزات اولیه و بهبودی نسبی در کاهش PND و رینوره میتواند به عنوان روشی با ارجحیت نسبی بیشتر نسبت به SMR مطرح است و در صورتی که بیمار دچار هیپرتروفی ایزوله زیرمخاطی و مخاطی شاخک تحتانی باشد (قسمت استخوانی شاخک تحتانی درگیر نباشد)، این روش توصیه میشود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این پژوهش را کمیته اخلاق دانشگاه علوم پزشکی اراک (کد: ۳-۱۳۳-۹۱) تأیید کرده است. همه اصول اخلاقی در این مقاله رعایت شده است. شرکتکنندگان اجازه داشتند هر زمان که مایل بودند، از پژوهش خارج شوند. همچنین همه شرکتکنندگان در جریان روند پژوهش بودند و اطلاعات آنها محرمانه نگه داشته شد.
حامی مالی
این تحقیق هیچ کمک مالی خاصی از سازمانهای تأمین مالی در بخشهای دولتی، تجاری یا غیرانتفاعی دریافت نکرده است.
تعارض منافع
بنابر اظهار نویسنده، این مقاله تعارض منافع ندارد.
متن کامل: (6775 مشاهده)
مقدمه
هیپرتروفی شاخک تحتانی بینی از شایعترین علل انسداد بینی بعد از انحراف بینی است که به دلایل مختلف شامل رینیت آلرژیک، رینیت وازوموتور، هیپرتروفی جبرانی ایجاد میشود که شامل هیپرتروفی مخاطی و زیرمخاطی و استخوانی است [2 ،1]. برای درمان هیپرتروفی شاخکها درمانهای مختلف از نظر دارویی و جراحی مطرح است که شامل درمانهای محافظتی شامل پرهیز از مواد آلرژیزا و آلاینده، محرک محیطی و غذایی و عوامل برانگیزاننده و شستوشوی بینی با سرم نمکی و استفاده از انواع آنتیهیستامینهای خوراکی و موضعی، کورتیکواستروئید خوراکی و موضعی (شامل انواع اسپری) است[1-3]. در صورت هیپرتروفی مقاوم به درمانهای دارویی و محافظتی روشهای جراحی مدنظر قرار میگیرد که شامل الکتروکوتومونوپولار، بای پولار، رادیوفرکونسی، لیزر، کرایو، سابموکوزال رزکشن و تزریق پارشیال کورتیکواستروئید مطرح است که هرکدام با توجه به دسترسی، عوارض هزینه و مهارت جراح قابل استفاده است [8-6 ،5 ،4]. اخیراً عمده مقالات به بررسی روش رادیوفرکونسی انجام شده، اما به دلیل قیمت هنگفت و نبود دسترسی در بسیاری از مراکز، بر آن شدیم تا دو روش دردسترس و خوب با عوارض احتمالی کمتر شامل روش الکتروکوتر با سابموکوزال رزکشن را مدنظر قرار دهیم که با توجه به سیاست اصلی سال در کشور، مبنی بر اصلاح الگوی مصرف، روشی با تجهیزات درمانی دردسترس و کمهزینه است [12-9].
بینی فقط معبری برای عبور هوا و رسیدن آن به ریه نیست بلکه هوای ورودی باید درون حفره بینی تصفیه، گرم و مرطوب شده و به ریه برسد. شاخکهای بینی که به آنها توربینه هم گفته میشود، نقش بسزایی در گرم و مرطوبکردن هوای تنفسی دارند.
به طور طبیعی در هر بینی سه شاخک وجود دارد که هر شاخک، خود استخوان نازک پهنی است که روی آن را نسج نرم و مخاط میپوشاند. این مخاط حاوی عروق وریدی فراوانی است. اگر میزان جریان خون وارده به این عروق زیاد شود، این شاخکها متورم میشوند و درنتیجه سطح تماس هوا با مخاط شاخکها افزایش مییابد. هرچه عروق شاخکها جمعتر شوند، سطح تماس هوا با شاخکها، که میتوانیم آنها را رادیاتور بینی بنامیم، کاهش مییابد[10]. همانگونه که مردمک چشم بهطور خودکار و بدون دخالت ما در محیط نورانی جمع و در محیط تاریک گشاد میشود، کوچک و بزرگشدن شاخکها نیز تحتتأثیر سیستم خودکار اعصاب بدن است. رطوبت و حرارتِ هوای ورودی به بینی دو عامل اصلی تأثیرگذار روی وضعیت شاخکهای بینی هستند [10].
اندازه شاخک بینی در هر طرف متأثر از پدیده فیزیولوژیک «سیکل بینی» است. در 80 درصد افراد بهویژه نوجوانان و جوانان شاخک بینی یک طرف به مدت یک تا چهار ساعت بسیار متورم شده و فضای بینی را تنگ میکند. همزمان با تورم شاخک تحتانی این سمت، شاخک تحتانی سمت مقابل کاملاً جمع میشود تا بینی آن طرف باز باشد. به عبارت سادهتر یک حفره بینی به مدت یک تا چهار ساعت استراحت میکند و پس از گذشتن این مدت، شرایط برعکس میشود [10 ،5]. در بینی نرمال، بزرگشدن سیکلیک شاخکها باعث انسداد بینی نمیشود، اما در مواردی که انحراف تیغه بینی یا تنگی آناتومیکال بینی وجود داشته باشد، این سیکل میتواند منجر به انسداد دورهای بینی شود. این سیکل تحتتأثیر حرارت و رطوبت محیط نیز قرار میگیرد و با افزایش سن ضعیفتر میشود. آنچه تاکنون مطرح شد مربوط به فیژیولوژی شاخکهای بینی بود، اما این شاخکها گاهی به طور غیرطبیعی، بزرگ شده و باعث انسداد بینی میشوند و مشکلاتی مثل صدای تودماغی و خشکشدن گلو را برای بیمار ایجاد میکنند [10 ،5].
بزرگی غیرطبیعی شاخک، یا ناشی از وضعیت استخوانی شاخک یا ناشی از تورم مخاط شاخک است. اگر اسکلت استخوانی شاخک بزرگ باشد یا نحوه قرارگیری آن به گونهای باشد که راه هوایی را تنگ کند باید با جراحی، قسمتی از این استخوان برداشته شود. اما اکثر اوقات بزرگی شاخک نه به دلیل بزرگی استخوان آن، بلکه به دلیل تورم نسج نرم شاخک است. تورم شاخک به دلیل حساسیت و آلرژی، مثالی از این گونه است. در این صورت علاوه بر درمان دارویی با اقداماتی مثل کوترکردن یا سوزاندن شاخک یا با استفاده از امواج رادیویی میتوان از حجم نسج نرم کم کرده و مسیر راه هوایی را باز کرد [10 ،5].
از آنجا که در جراحی زیبایی بینی معمولاً از حجم بینی کاسته میشود، جراح بینی باید توجه ویژهای به فضای داخل بینی داشته باشد و چنانچه قبل از عمل، شاخکهای بینی حتی به طور مختصر نیز بزرگ باشند، لازم است جراح طی عمل نسبت به کوچکتر و جمعتر کردن آنها اقدام کند تا از انسداد بینی و عوارضی مثل صدای تودماغی و تنفس صدادار جلوگیری به عمل آید [10 ،5].
مواد و روشها
بیماران دچار هیپرتروفی شاخک تحتانی که از احساس گرفتگی بینی و رینوره شاکی بودند و در معاینه رینوسکوپی قوامی انسداد مشهود بود و به درمانهای دارویی شامل کورتیکواستروئید خوراکی یا موضعی، آنتیهیستامین و سایر روشهای محافظهکارانه پاسخ مناسب ندادند و کاندید عمل جراحی شدند، وارد این مطالعه شدند. سپس با روش تصادفی ساده به دو گروه زیر تقسیم شدند. در گروه اول پس از القای بیهوشی عمومی اقدام به سابموکوزال رزکسیون مخاط و زیرمخاط هیپرپلاستیک شد؛ به این صورت که ابتدا تزریق محلول لیدوکائین آدرنالین در شاخک تحتانی صورت گرفته، سپس با انسیزیون نسوج هیپوتروفیه جدا و خارج شد. سپس تامپون بینی انجام شد و پنج روز بعد تامپون خارج شد.
در گروه دوم پس از القای بیهوشی با روش کاملاً مشابه گروه اول با نیدل آنژیوکت شماره 20 با الکتروکوتر مونوپولار در سه ناحیه قدامی، میانی و خلفی شاخک تحتانی کوتریزاسیون انجام شد، سپس تامپون بینی انجام شده و پنج روز بعد خارج شد. در طی هفته اول، ماه اول، ماه سوم و شش ماه بعد در مورد گرفتگی بینی، PND، رینوره، خُرخُر، سردرد، عطسه، خارش حلق، آنوسمی هیپوسمی، خونریزی بینی، دلمه یا Crust و شدت آنها با تلفیق معاینه بالینی رینوسکوپی و گزارش شرح علائم بیماران در پرسشنامه ثبت شد. پرسش از بیماران در مورد علائم مذکور توسط همکاری که از نوع جراحی اطلاعی ندارد صورت گرفت و اطلاعات بهدستآمده در پرسشنامه توسط نسخه شماره ۲۳ نرمافزار آماری SPSS تجزیه و تحلیل شد.
معیارهای ورود شامل بیماران دچار هیپرتروفی شاخک تحتانی که به درمانهای دارویی پاسخ مناسب ندادهاند و کاندید عمل جراحی شدند و معیارهای خروج شامل بیماران دچار پولیپوز، سینوزیت و انحراف سپتوم بود.
یافتهها
در این مطالعه 140 بیمار مبتلا به انسداد بینی به علت هیپرتروفی شاخک تحتانی که از احساس گرفتگی بینی و رینوره شاکی و کاندید عمل جراحی بودند، وارد مطالعه شدند، سپس به وسیله روش تصادفی ساده به دو گروه 70 نفری تقسیم شدند.
توزیع فراوانی گرفتگی بینی شش ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 11 نفر بدون تغییر، 38 نفر بهبودی نسبی و 21 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 4 نفر بدون تغییر، 30 نفر بهبودی نسبی و 36 نفر بهبودی رضایتبخش داشتند که با توجه به P value بهدستآمده، اختلاف آماری معنیداری بین دو گروه از نظر گرفتگی بینی شش ماه بعد وجود داشت که بیانگر آن است که در گروه الکتروکوتر بعد از شش ماه، بهبودی رضایتبخشتری از نظر گرفتگی بینی نسبت به گروه SMR مشاهده شد (0/017=P).
هیپرتروفی شاخک تحتانی بینی از شایعترین علل انسداد بینی بعد از انحراف بینی است که به دلایل مختلف شامل رینیت آلرژیک، رینیت وازوموتور، هیپرتروفی جبرانی ایجاد میشود که شامل هیپرتروفی مخاطی و زیرمخاطی و استخوانی است [2 ،1]. برای درمان هیپرتروفی شاخکها درمانهای مختلف از نظر دارویی و جراحی مطرح است که شامل درمانهای محافظتی شامل پرهیز از مواد آلرژیزا و آلاینده، محرک محیطی و غذایی و عوامل برانگیزاننده و شستوشوی بینی با سرم نمکی و استفاده از انواع آنتیهیستامینهای خوراکی و موضعی، کورتیکواستروئید خوراکی و موضعی (شامل انواع اسپری) است[1-3]. در صورت هیپرتروفی مقاوم به درمانهای دارویی و محافظتی روشهای جراحی مدنظر قرار میگیرد که شامل الکتروکوتومونوپولار، بای پولار، رادیوفرکونسی، لیزر، کرایو، سابموکوزال رزکشن و تزریق پارشیال کورتیکواستروئید مطرح است که هرکدام با توجه به دسترسی، عوارض هزینه و مهارت جراح قابل استفاده است [8-6 ،5 ،4]. اخیراً عمده مقالات به بررسی روش رادیوفرکونسی انجام شده، اما به دلیل قیمت هنگفت و نبود دسترسی در بسیاری از مراکز، بر آن شدیم تا دو روش دردسترس و خوب با عوارض احتمالی کمتر شامل روش الکتروکوتر با سابموکوزال رزکشن را مدنظر قرار دهیم که با توجه به سیاست اصلی سال در کشور، مبنی بر اصلاح الگوی مصرف، روشی با تجهیزات درمانی دردسترس و کمهزینه است [12-9].
بینی فقط معبری برای عبور هوا و رسیدن آن به ریه نیست بلکه هوای ورودی باید درون حفره بینی تصفیه، گرم و مرطوب شده و به ریه برسد. شاخکهای بینی که به آنها توربینه هم گفته میشود، نقش بسزایی در گرم و مرطوبکردن هوای تنفسی دارند.
به طور طبیعی در هر بینی سه شاخک وجود دارد که هر شاخک، خود استخوان نازک پهنی است که روی آن را نسج نرم و مخاط میپوشاند. این مخاط حاوی عروق وریدی فراوانی است. اگر میزان جریان خون وارده به این عروق زیاد شود، این شاخکها متورم میشوند و درنتیجه سطح تماس هوا با مخاط شاخکها افزایش مییابد. هرچه عروق شاخکها جمعتر شوند، سطح تماس هوا با شاخکها، که میتوانیم آنها را رادیاتور بینی بنامیم، کاهش مییابد[10]. همانگونه که مردمک چشم بهطور خودکار و بدون دخالت ما در محیط نورانی جمع و در محیط تاریک گشاد میشود، کوچک و بزرگشدن شاخکها نیز تحتتأثیر سیستم خودکار اعصاب بدن است. رطوبت و حرارتِ هوای ورودی به بینی دو عامل اصلی تأثیرگذار روی وضعیت شاخکهای بینی هستند [10].
اندازه شاخک بینی در هر طرف متأثر از پدیده فیزیولوژیک «سیکل بینی» است. در 80 درصد افراد بهویژه نوجوانان و جوانان شاخک بینی یک طرف به مدت یک تا چهار ساعت بسیار متورم شده و فضای بینی را تنگ میکند. همزمان با تورم شاخک تحتانی این سمت، شاخک تحتانی سمت مقابل کاملاً جمع میشود تا بینی آن طرف باز باشد. به عبارت سادهتر یک حفره بینی به مدت یک تا چهار ساعت استراحت میکند و پس از گذشتن این مدت، شرایط برعکس میشود [10 ،5]. در بینی نرمال، بزرگشدن سیکلیک شاخکها باعث انسداد بینی نمیشود، اما در مواردی که انحراف تیغه بینی یا تنگی آناتومیکال بینی وجود داشته باشد، این سیکل میتواند منجر به انسداد دورهای بینی شود. این سیکل تحتتأثیر حرارت و رطوبت محیط نیز قرار میگیرد و با افزایش سن ضعیفتر میشود. آنچه تاکنون مطرح شد مربوط به فیژیولوژی شاخکهای بینی بود، اما این شاخکها گاهی به طور غیرطبیعی، بزرگ شده و باعث انسداد بینی میشوند و مشکلاتی مثل صدای تودماغی و خشکشدن گلو را برای بیمار ایجاد میکنند [10 ،5].
بزرگی غیرطبیعی شاخک، یا ناشی از وضعیت استخوانی شاخک یا ناشی از تورم مخاط شاخک است. اگر اسکلت استخوانی شاخک بزرگ باشد یا نحوه قرارگیری آن به گونهای باشد که راه هوایی را تنگ کند باید با جراحی، قسمتی از این استخوان برداشته شود. اما اکثر اوقات بزرگی شاخک نه به دلیل بزرگی استخوان آن، بلکه به دلیل تورم نسج نرم شاخک است. تورم شاخک به دلیل حساسیت و آلرژی، مثالی از این گونه است. در این صورت علاوه بر درمان دارویی با اقداماتی مثل کوترکردن یا سوزاندن شاخک یا با استفاده از امواج رادیویی میتوان از حجم نسج نرم کم کرده و مسیر راه هوایی را باز کرد [10 ،5].
از آنجا که در جراحی زیبایی بینی معمولاً از حجم بینی کاسته میشود، جراح بینی باید توجه ویژهای به فضای داخل بینی داشته باشد و چنانچه قبل از عمل، شاخکهای بینی حتی به طور مختصر نیز بزرگ باشند، لازم است جراح طی عمل نسبت به کوچکتر و جمعتر کردن آنها اقدام کند تا از انسداد بینی و عوارضی مثل صدای تودماغی و تنفس صدادار جلوگیری به عمل آید [10 ،5].
مواد و روشها
بیماران دچار هیپرتروفی شاخک تحتانی که از احساس گرفتگی بینی و رینوره شاکی بودند و در معاینه رینوسکوپی قوامی انسداد مشهود بود و به درمانهای دارویی شامل کورتیکواستروئید خوراکی یا موضعی، آنتیهیستامین و سایر روشهای محافظهکارانه پاسخ مناسب ندادند و کاندید عمل جراحی شدند، وارد این مطالعه شدند. سپس با روش تصادفی ساده به دو گروه زیر تقسیم شدند. در گروه اول پس از القای بیهوشی عمومی اقدام به سابموکوزال رزکسیون مخاط و زیرمخاط هیپرپلاستیک شد؛ به این صورت که ابتدا تزریق محلول لیدوکائین آدرنالین در شاخک تحتانی صورت گرفته، سپس با انسیزیون نسوج هیپوتروفیه جدا و خارج شد. سپس تامپون بینی انجام شد و پنج روز بعد تامپون خارج شد.
در گروه دوم پس از القای بیهوشی با روش کاملاً مشابه گروه اول با نیدل آنژیوکت شماره 20 با الکتروکوتر مونوپولار در سه ناحیه قدامی، میانی و خلفی شاخک تحتانی کوتریزاسیون انجام شد، سپس تامپون بینی انجام شده و پنج روز بعد خارج شد. در طی هفته اول، ماه اول، ماه سوم و شش ماه بعد در مورد گرفتگی بینی، PND، رینوره، خُرخُر، سردرد، عطسه، خارش حلق، آنوسمی هیپوسمی، خونریزی بینی، دلمه یا Crust و شدت آنها با تلفیق معاینه بالینی رینوسکوپی و گزارش شرح علائم بیماران در پرسشنامه ثبت شد. پرسش از بیماران در مورد علائم مذکور توسط همکاری که از نوع جراحی اطلاعی ندارد صورت گرفت و اطلاعات بهدستآمده در پرسشنامه توسط نسخه شماره ۲۳ نرمافزار آماری SPSS تجزیه و تحلیل شد.
معیارهای ورود شامل بیماران دچار هیپرتروفی شاخک تحتانی که به درمانهای دارویی پاسخ مناسب ندادهاند و کاندید عمل جراحی شدند و معیارهای خروج شامل بیماران دچار پولیپوز، سینوزیت و انحراف سپتوم بود.
یافتهها
در این مطالعه 140 بیمار مبتلا به انسداد بینی به علت هیپرتروفی شاخک تحتانی که از احساس گرفتگی بینی و رینوره شاکی و کاندید عمل جراحی بودند، وارد مطالعه شدند، سپس به وسیله روش تصادفی ساده به دو گروه 70 نفری تقسیم شدند.
توزیع فراوانی گرفتگی بینی شش ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 11 نفر بدون تغییر، 38 نفر بهبودی نسبی و 21 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 4 نفر بدون تغییر، 30 نفر بهبودی نسبی و 36 نفر بهبودی رضایتبخش داشتند که با توجه به P value بهدستآمده، اختلاف آماری معنیداری بین دو گروه از نظر گرفتگی بینی شش ماه بعد وجود داشت که بیانگر آن است که در گروه الکتروکوتر بعد از شش ماه، بهبودی رضایتبخشتری از نظر گرفتگی بینی نسبت به گروه SMR مشاهده شد (0/017=P).
توزیع فراوانی رینوره شش ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 15 نفر بدون تغییر، 38 نفر بهبودی نسبی و 17 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 7 نفر بدون تغییر، 37 نفر بهبودی نسبی و 26 نفر بهبودی رضایتبخش داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر رینوره بعد از شش ماه وجود نداشت (0/173=P) (جدول شماره ۲).
توزیع فراوانی خُرخُر شبانه شش ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 22 نفر بدون تغییر، 29 نفر بهبودی نسبی و 19 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 23 نفر بدون تغییر، 32 نفر بهبودی نسبی و 15 نفر بهبودی رضایتبخش داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر خرخر شبانه بعد از شش ماه وجود نداشت (0/817=P).
توزیع فراوانی سردرد در ماه اول بعد از عمل جراحی به این شکل بود: در گروه SMR 49 نفر بدون تغییر، 14 نفر بهبودی نسبی و 7 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 51 نفر بدون تغییر، 3 نفر بدتر شده، 16 نفر بهبودی نسبی داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر سردرد بعد از یک ماه وجود داشت که نشانگر آن است که بهبودی رضایتبخش از سردرد در گروه SMR بیشتر از گروه الکتروکوتر بوده است (0/034=P) (جدول شماره ۱).
توزیع فراوانی سردرد شش ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 44 نفر بدون تغییر، 14 نفر بهبودی نسبی و 12 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 43 نفر بدون تغییر، 22 نفر بهبودی نسبی و 5 نفر بهبودی رضایتبخش داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر سردرد بعد از شش ماه وجود نداشت (0/157=P) (جدول شماره ۱).
توزیع فراوانی درد و سوزش محل جراحی یک ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 35 نفر درد و سوزش نداشتند، 28 نفر در حد متوسط و 7 نفر در محل جراحی به صورت خفیف درد و سوزش داشتند و در گروه الکتروکوتر 13 نفر درد و سوزش نداشتند، 39 نفر متوسط و 18 نفر به صورت خفیف در محل جراحی درد و سوزش داشتند که با توجه به P value بهدستآمده، بعد از یک ماه، اختلاف آماری معنیداری بین دو گروه از نظر درد و سوزش در محل جراحی وجود داشت که بیانگر آن است که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه درد و سوزش کمتری در محل جراحی داشتند (0/013=P).
توزیع فراوانی عطسه، سرفه و خارش یک ماه بعد از عمل جراحی به این شکل بود: در گروه SMR 38 نفر هیچ کدام را نداشتند، 7 نفر بدون تغییر، 10 نفر بهبودی نسبی و 3 نفر بهبودی رضایتبخش داشتند و در گروه الکتروکوتر 39 نفر، عطسه، سرفه و خارش نداشتند، 4 نفر بدون تغییر، 24 نفر بهبودی نسبی و 15 نفر بهبودی رضایتبخش داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر عطسه، سرفه و خارش بعد از یک ماه وجود داشت که بیانگر آن است که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه عطسه، سرفه و خارش کمتری داشتند (0/002=P).
توزیع فراوانی آنمی و هیپوسمی یک ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 45 نفر نداشتند و 11 نفر بدون تغییر بودند. در گروه الکتروکوتر 59 نفر نداشتند، 10 نفر بدون تغییر و 15 نفر بهبودی نسبی داشتند که با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر آنمی و هیپوسمی بعد از یک ماه وجود داشت که بیانگر آن است بعد از یک ماه، بیماران گروه الکتروکوتر نسبت به گروه SMR آنمی و هیپوسمی کمتری داشتند (0/001=P) (جدول شماره ۳).
توزیع فراوانی آنمی و هیپوسمی سه ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 46 نفر نداشتند و 6 نفر بدون تغییر، 10 نفر بهبودی نسبی و 8 نفر بهبودی رضایتبخش داشتند. در گروه الکتروکوتر 62 نفر نداشتند، 1 نفر بدون تغییر و 3 نفر بهبودی نسبی و 4 نفر بهبودی رضایتبخش داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر آنمی و هیپوسمی بعد از سه ماه وجود داشت که بیانگر آن است که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه آنمی و هیپوسمی کمتری داشتند (0/001=P) (جدول شماره ۳).
توزیع فراوانی خونریزی بینی در هفته اول بعد از عمل جراحی به این شکل بود: در گروه SMR 6 نفر زیاد، 25 نفر متوسط، 39 نفر به صورت خفیف خونریزی بینی داشتند و در گروه الکتروکوترهیچ کس خونریزی بینی شدید نداشت و ۱۳ نفر متوسط و ۵۷ نفر خونریزی بینی خفیفی داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر خونریزی بینی بعد از یک هفته وجود داشت که بیانگر آن است که در گروه SMR خونریزی در هفته اول بیشتر بوده است (0/001=P) (جدول شماره ۳).
توزیع فراوانی خونریزی بینی در ماه اول بعد از عمل جراحی به این صورت است: در گروه SMR 51 نفر خونریزی نداشتند و 19 نفر خونریزی خفیف داشتند و در گروه الکتروکوتر 67 نفر خونریزی نداشتند و 3 نفر خونریزی خفیف داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر خونریزی بینی بعد از یک ماه وجود داشت که بیانگر آن است که در گروه SMR خونریزی در ماه اول بیشتر از گروه الکتروکوتر بوده است (0/001=P).
توزیع فراوانی خونریزی بینی در سه ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 69 نفر خونریزی نداشتند و 1 نفر خونریزی خفیف داشت و در گروه الکتروکوتر 68 نفر خونریزی نداشتند و 2 نفر خونریزی خفیف داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر خونریزی بینی بعد از یک ماه وجود نداشت (0/001=P).
توزیع فراوانی دلمه در هفته اول بعد از عمل جراحی به این صورت بود: در گروه SMR 6 نفر زیاد، 17 نفر متوسط، 47 نفر به صورت خفیف داشتند و در گروه الکتروکوتر 32 نفر زیاد، 21 نفر متوسط و 17 نفر به صورت خفیف داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر وجود دلمه بعد از یک هفته وجود داشت که بیانگر آن است که در هفته اول دلمه در گروه الکتروکوتر بیشتر بوده است (0/001=P).
توزیع فراوانی دلمه یک ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 67 نفر نداشتند و 3 نفر در حد متوسط داشتند و در گروه الکتروکوتر 52 نفر نداشتند، 12 نفر در حد متوسط و 6 نفر به صورت خفیف دلمه داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر وجود دلمه بعد از یک ماه وجود داشت که بیانگر آن است که در ماه اول دلمه در گروه الکتروکوتر بیشتر بوده است (0/001=P).
توزیع فراوانی دلمه شش ماه بعد از عمل جراحی به این صورت بود: در گروه SMR 69 نفر نداشتند و 1 نفر به صورت خفیف دلمه داشت و در گروه الکتروکوتر 67 نفر نداشته و 3 نفر به صورت خفیف داشتند. با توجه به P value بهدستآمده اختلاف آماری معنیداری بین دو گروه از نظر وجود دلمه بعد از شش ماه وجود نداشت (0/620=P).
بحث
این مطالعه با هدف مقایسه اثربخشی روش سابموکوزال رزکشن با روش الکتروکوتر در درمان هیپرتروفی شاخک تحتانی در بیمارستان امیرکبیر اراک انجام گرفت. در این مطالعه 140 بیمار مبتلا به انسداد بینی به علت هیپرتروفی شاخک تحتانی که از احساس گرفتگی بینی و رینوره شاکی و کاندید عمل جراحی بودند، بررسی شدند. نتایج حاصل از این مطالعه به صورت زیر نشان داده شد. در توزیع فراوانی رینوره، خُرخُر شبانه، سردرد، عطسه و آنمی در بدو ورودِ بیماران به مطالعه، اختلاف آماری معنیداری بین دو گروه از نظر آنمی وجود نداشت.
در هفته و ماه اول و سه ماه بعد از عمل جراحی گرفتگی بینی بین دو گروه اختلافی نداشتند، ولی شش ماه بعد، اختلاف آماری معنیداری بین دو گروه وجود داشت که بیانگر آن است که در گروه الکتروکوتر بعد از شش ماه بهبودی رضایتبخشتری از نظر گرفتگی بینی نسبت به گروه SMR مشاهده میشود. (0/017=P). در بررسی رینوره و خُرخُر شبانه بعد از عمل جراحی در هفته و ماه اول و سه ماه و شش ماه بعد اختلاف آماری معنیداری بین دو گروه مشاهده نشد (0/173=P). سردرد در هفته اول بعد از عمل جراحی بین دو گروه یکسان بود، ولی بعد از یک ماه بهبودی رضایتبخش از سردرد در گروه SMR بیشتر از گروه الکتروکوتر بوده است (0/034=P).
درد و سوزش محل جراحی در هفته اول بعد از عمل جراحی در هر دو گروه یکسان بود، در حالی که بعد از یک ماه بیماران گروه الکتروکوتر نسبت به گروه SMR درد و سوزش کمتری در محل جراحی داشتند (0/013=P).
توزیع فراوانی عطسه، سرفه و خارش در هفته اول بعد از عمل جراحی در هر دو گروه اختلافی نداشت در حالی که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه عطسه، سرفه و خارش کمتری داشتند (0/002=P).
همچنین اختلاف آماری معنیداری بین دو گروه از نظر آنمی و هیپوسمی بعد از یک ماه و سه ماه بعد وجود داشت که بیانگر آن است که بیماران گروه الکتروکوتر نسبت به گروه SMR بعد از یک ماه آنمی و هیپوسمی کمتری داشتند (0/001=P).
اختلاف آماری معنیداری بین دو گروه از نظر خونریزی بینی بعد از یک هفته و یک ماه وجود داشت که بیانگر آن است که در گروه SMR خونریزی در هفته اول بیشتر بوده است (0/001=P).
اختلاف آماری معنیداری بین دو گروه از نظر وجود دلمه یک هفته و یک ماه بعد از عمل وجود داشت که بیانگر آن است که در هفته اول دلمه در گروه الکتروکوتر بیشتر بوده است (001/0=P).
در مطالعه پاسالی روش SMR با تأثیر مطلوب دراز مدت از نظر پاکسازی موکوسیلیاری و رفع انسداد و ترشحات IgE لوکال به عنوان روش انتخابی مطرح شد در حالی که در مطالعه ما روش الکتروکوتر بهتر بوده است و با این مطالعه همخوانی نداشت [1]. ساپچی در سال 2003 روش SMR شاخک تحتانی، پارشیل تورنبیتکتومی و روش سابلوکوزای و الکتروکوتر را بررسی کرد و روش SMR را تأیید کرد که با نتایج مطالعه ما همسو نبود.
نادر ساکی در سال 2011 به بررسی اثر فرکانس رادیویی توربینوپلاستی برای درمان هیپرتروفی شاخک تحتانی با استفاده از روش رادیوفرکوئنسی پرداخت و به این نتیجه دست یافت که ادم شاخک و ترشحات پس از عمل جراحی کاهش معنیداری یافته و انسداد بینی، خُرخُر شبانه، سردرد، عطسه، خارش، ادم شاخک بینی، ترشحات و پوسته، بهبود قابل توجهی در یک ماه پس از درمان در همه بیماران دارد و روش توربینوپلاستی فرکانس رادیویی را به عنوان روشی مؤثر و بدون عوارض برای درمان هیپرتروفی توربینت تحتانی توصیه کرده است در صورتی که در مطالعه ما با توجه به اینکه روش الکتروکوتر از SMR عوارض کمتری داشت، به عنوان روشی ارحج پیشنهاد شد [9].
نتیجهگیری
روش الکتروکوتر با توجه به خونریزی کمتر و زمان عمل جراحی کمتر و دردسترسبودن تجهیزات اولیه و بهبودی نسبی در کاهش PND و رینوره میتواند به عنوان روشی با ارجحیت نسبی بیشتر نسبت به SMR مطرح است و در صورتی که بیمار دچار هیپرتروفی ایزوله زیرمخاطی و مخاطی شاخک تحتانی باشد (قسمت استخوانی شاخک تحتانی درگیر نباشد)، این روش توصیه میشود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این پژوهش را کمیته اخلاق دانشگاه علوم پزشکی اراک (کد: ۳-۱۳۳-۹۱) تأیید کرده است. همه اصول اخلاقی در این مقاله رعایت شده است. شرکتکنندگان اجازه داشتند هر زمان که مایل بودند، از پژوهش خارج شوند. همچنین همه شرکتکنندگان در جریان روند پژوهش بودند و اطلاعات آنها محرمانه نگه داشته شد.
حامی مالی
این تحقیق هیچ کمک مالی خاصی از سازمانهای تأمین مالی در بخشهای دولتی، تجاری یا غیرانتفاعی دریافت نکرده است.
تعارض منافع
بنابر اظهار نویسنده، این مقاله تعارض منافع ندارد.
References
- Passali D, Passàli FM, Damiani V, Passàli GC, Bellussi L. Treatment of inferior turbinate hypertrophy: A randomized clinical trial. Ann Otol Rhinol Laryngol. 2003; 112(8):682-8. [DOI:10.1177/000348940311200806] [PMID]
- Leongse SC, Eccles R. Inferior turbinate surgery and nasal airflow: Evidence-based management. Curr Opin Otolaryngol Head Neck Surg. 2010; 18(1):54-9. [DIO:10.1097/MOO.0b013e328334db14] [PMID]
- Chen YL, Liu CM, Huang HM. Comparison of microdebrider assisted inferior turbinoplasty and submucosal resection for children with hypertrophic inferior tarbinates. Int J Pediatr Otorhinolaryngol. 2007; 71(6):921-7. [DOI:10.1016/j.ijporl.2007.03.002] [PMID]
- Haruhiko I, Yoshida T, Hasegawa T, Mohri M, Amatsu M. Submucous electrocautery following submucous resecrion of turbinate bone-a rationale of surgical treatment for allergic rhinitis. Auris Nasus Larynx. 2003; 30(2):147-52. [DOI:10.1016/S0385-8146(03)00010-5]
- Cumming cw, Flint PW, Harker LA, Haughey BH, Richardson MA, Robbins KT. Cummings otolorgrragely Heael and Neck surgery ; 4th ed. Philadelphia: Mosby; 2005.
- Salzano FA, Mora R, Dellepiane M, Zannis I, Salzano G, Moran E, et al. Radiofrequency, high-frequency, and electrocautery treatments vs partial inferior turbinotomy: microscopic and macroscopic effects on nasal mucosa. Arch Otolaryngol Head Neck Surg. 2009; 135(8):752-8. [DOI:10.1001/archoto.2009.87] [PMID]
- Sapci T, Sahin B, Karavus A, Akbulut UG. Comparison of the effects of radiofrequency tissue ablation, CO2 laser ablation, and partial turbinectomy applications on nasal mucociliary functions. Laryngoscope. 2003; 113(3):514-9. [DOI:10.1097/00005537-200303000-00022] [PMID]
- Bhandarkar ND, Smith TL. Outcomes of surgery for inferior turbinate hypertrophy. Curr Opin Otolaryngol Head Neck Surg. 2010; 18(1):49-53. [DOI:10.1097/MOO.0b013e328334d974] [PMID]
- Saki N, Nik Akhlagh S, Hekmat-Shoar M, Saleh Jafari N. Efficacy of radiofrequency turbinatoplasty for treatment of inferior turbinate hypertrophy. Iran J Otorhinolaryngol. 2011; 23(64):87-92.
- Cummings CW, Flint PW, Harker LA, Haughey BH, Richardson MA, Robbins KT. Cummings otolaryngology, head and neck surgery. 5th ed. Philadelphia: Mosby; 2010.
- Jackson LE, Koch RJ. Controversies in the management of inferior turbinate hypertrophy: A comprehensive review. Plast Reconstr Surg. 1999; 103(1):300-12. [DOI:10.1097/00006534-199901000-00049] [PMID]
- Courtiss EH, Goldwyn RM. The effects of nasal surgery on airflow. Plast Reconstr Surg. 1983; 72(1):9-21. [DOI:10.1097/00006534-198307000-00003] [PMID]
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |