دوره 22، شماره 6 - ( بهمن و اسفند 1398 )
جلد 22 شماره 6 صفحات 295-288 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Sadighi A. Subcutaneous Emphysema Following Molar Tooth Extraction: A Case Report. J Arak Uni Med Sci 2020; 22 (6) :288-295
URL: http://jams.arakmu.ac.ir/article-1-6158-fa.html
URL: http://jams.arakmu.ac.ir/article-1-6158-fa.html
صدیقی علیرضا. آمفیزم زیرجلدی ایجادشده به دنبال جراحی دندان مولر. مجله دانشگاه علوم پزشكي اراك. 1398; 22 (6) :288-295
متخصص جراحی فک وصورت،گروه جراحی فک وصورت،دانشکده دندانپزشکی،دانشگاه آزادخوراسگان،اصفهان،ایران. ، arsadighi@gmail.com
متن کامل [PDF 1983 kb]
(1733 دریافت)
| چکیده (HTML) (7367 مشاهده)
References
Kunkel M, Morbach T, Kleis W, Wagner W. Third molar complications requiring hospitalization. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006; 102(3):300-6. [DOI:10.1016/j.tripleo.2005.09.010] [PMID]
Jerjes W, Upile T, Nhembe F, Gudka D, Shah P, Abbas S, et al. Experience in third molar surgery: An update. Br Dent J. 2010; 209(1):E1. [DOI:10.1038/sj.bdj.2010.581] [PMID]
Arai I, Aoki T, Yamazaki H, Ota Y, Kaneko A. Pneumomediastinum and subcutaneous emphysema after dental extraction detected incidentally by regular medical checkup: A case report. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009; 107(4):e33-8. [DOI:10.1016/j.tripleo.2008.12.019] [PMID]
Romeo U, Galanakis A, Lerario F, Daniele GM, Tenore G, Palaia G. Subcutaneous emphysema during third molar surgery: A case report. Braz Dent J. 2011; 22(1):83-6. [DOI:10.1590/S0103-64402011000100015] [PMID]
Wright KJ, Derkson GD, Riding KH. Tissue-space emphysema, tissue necrosis, and infection following use of compressed air during pulp therapy: Case report. Pediatr Dent. 1991; 13(2):110-3. [PMID]
Chan DC, Myers T, Sharawy M. A case for rubber dam application-subcutaneous emphysema after class V procedure. Oper Dent. 2007; 32(2):193-6. [DOI:10.2341/06-34] [PMID]
Bohnenkamp DM. Subcutaneous facial emphysema resulting from routine tooth preparation: A clinical report. J Prosthet Dent. 1996; 76(1):1-3. [DOI:10.1016/S0022-3913(96)90336-4] [PMID]
Yadav RK, Chandra A, Tikku A, Wadhwani K, Verma P. Air emphysema-an in office emergency: A case report. Endod. 2011; 74-8.
Olate S, Assis A, Freire S, de Moraes M, de Albergaria-Barbosa JR. Facial and cervical emphysema after oral surgery: A rare case. Int J Clin Exp Med. 2013; 6(9):840-4. [PMID] [PMCID]
Mather AJ, Stoykewych AA, Curran JB. Cervicofacial and mediastinal emphysema complicating a dental procedure. J Can Dent Assoc. 2006; 72(6):565-8. [PMID]
Ocakcioglu I, Koyuncu S, Kupeli M, Bol O. Pneumomediastinum after tooth extraction. Case Rep Surg. 2016; 2016:4769180. [DOI:10.1155/2016/4769180] [PMID] [PMCID]
McKenzie WS, Rosenberg M. Latrogenic subcutaneous emphysema of dental and surgical origin: A literature review. J Oral Maxillofac Surg. 2009; 67(6):1265-8. [DOI:10.1016/j.joms.2008.12.050] [PMID]
Sekine J, Irie A, Dotsu H, Inokuchi T. Bilateral pneumothorax with extensive subcutaneous emphysema manifested during third molar surgery: A case report. Int J Oral Maxillofac Surg. 2000; 29(5):355-7. [DOI:10.1016/S0901-5027(00)80051-X] [PMID]
Gamboa Vidal CA, Pizarro V, Andrés C, Almeida Arriagada A. Subcutaneous emphysema secondary to dental treatment: Case report. Med oral patol. 2007; 12(1):76-8.
Imai T, Michizawa M, Arimoto E, Kimoto M, Yura Y. Cervicofacial subcutaneous emphysema and pneumomediastinum after intraoral laser irradiation. J Oral Maxillofac Surg. 2009; 67(2):428-30. [DOI:10.1016/j.joms.2008.01.039] [PMID]
Ali A, Cunliffe D, Watt-Smith S. Surgical emphysema and pneumomediastinum complicating dental extraction. Br Dent J. 2000; 188(11):589-90. [DOI:10.1038/sj.bdj.4800547a] [PMID]
متن کامل: (6110 مشاهده)
مقدمه
جراحی خارجکردن دندانهای مولر سوم یکی از رایجترین اعمال جراحی در حوزه جراحیهای دهانی است [1]، اما با وجود مهارت و تجربه جراحی، ممکن است عوارضی ایجاد شود [2]. آمفیزم زیرجلدی یک عارضه بالینی نامعمول ناشی از تزریق پرفشار هوا به بافت پیوندی شل زیر لایه پوستی است که عمدتاً در نتیجه استفاده از یک هندپیس سرعت بالا که دندان را در طی جراحی تکهتکه میکند ایجاد میشود [3]. هنگامی که هوا به زیر لایه پوستی وارد شود میتواند به صورت موضعی در سایت جراحی باقی بماند و یا در امتداد صفحه بافت پیوندی شل گسترش یابد. علائم شایع آن عبارتاند از تریسموس، دیسفاژی، تورم، کریپتوس و حساسیت به لمس در حین لمس منطقه، ادم، اریتم، درد و انسداد احتمالی راه هوایی. تورم میتواند بلافاصله پس از جراحی یا با تأخیر اندک پس از حدود چهار ساعت شروع شود [4].
گزارش موردی
بیمار یک خانم 28ساله بود که برای جراحی دندان مولر سوم راست مندیبل که در مندیبل، در موقعیت افقی و نزدیک کانال مندیبل نهفته بود توسط دندانپزشک خصوصی به بیمارستان کاشانی اصفهان ارجاع داده شد. بیمار که از تورم و درد در سمت راست صورتش شکایت داشت، اذعان میکرد تورم ایجادشده تقریباً بلافاصله در حین جراحی بوده است. در سوابق پزشکی و شرایط سیستمیک بیمار مورد خاص ومرتبط وجود نداشت و آزمایشهای روتین پیش از جراحی، از جمله تستهای انعقادی، در محدودههای نرمال بودند.
جراحی خارجکردن دندانهای مولر سوم یکی از رایجترین اعمال جراحی در حوزه جراحیهای دهانی است [1]، اما با وجود مهارت و تجربه جراحی، ممکن است عوارضی ایجاد شود [2]. آمفیزم زیرجلدی یک عارضه بالینی نامعمول ناشی از تزریق پرفشار هوا به بافت پیوندی شل زیر لایه پوستی است که عمدتاً در نتیجه استفاده از یک هندپیس سرعت بالا که دندان را در طی جراحی تکهتکه میکند ایجاد میشود [3]. هنگامی که هوا به زیر لایه پوستی وارد شود میتواند به صورت موضعی در سایت جراحی باقی بماند و یا در امتداد صفحه بافت پیوندی شل گسترش یابد. علائم شایع آن عبارتاند از تریسموس، دیسفاژی، تورم، کریپتوس و حساسیت به لمس در حین لمس منطقه، ادم، اریتم، درد و انسداد احتمالی راه هوایی. تورم میتواند بلافاصله پس از جراحی یا با تأخیر اندک پس از حدود چهار ساعت شروع شود [4].
گزارش موردی
بیمار یک خانم 28ساله بود که برای جراحی دندان مولر سوم راست مندیبل که در مندیبل، در موقعیت افقی و نزدیک کانال مندیبل نهفته بود توسط دندانپزشک خصوصی به بیمارستان کاشانی اصفهان ارجاع داده شد. بیمار که از تورم و درد در سمت راست صورتش شکایت داشت، اذعان میکرد تورم ایجادشده تقریباً بلافاصله در حین جراحی بوده است. در سوابق پزشکی و شرایط سیستمیک بیمار مورد خاص ومرتبط وجود نداشت و آزمایشهای روتین پیش از جراحی، از جمله تستهای انعقادی، در محدودههای نرمال بودند.
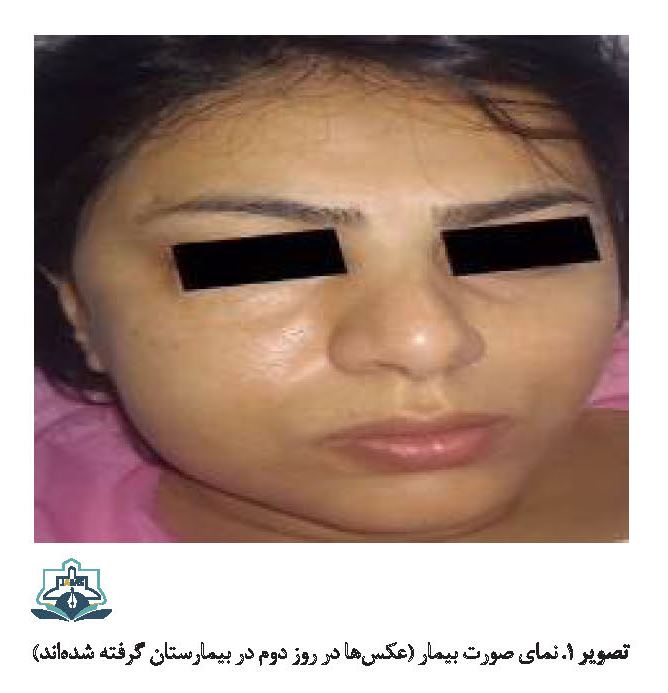
در معاینه بالینی کریپتیشن و حساسیت در لمس در سمت راست صورت، مثلث کاروتید راست که به کلاویکل راست گسترش پیدا کرده بود مشاهده شد. تریسموس با حداکثر بازشدن دهان در حدود 30 میلیمتر ایجاد شد (تصاویر شماره 1، 2 و 3) وهیچ نشانهای از دیسفاژی و تنگی نفس گزارش نشد. بیمار سابقه بیماریهای سیستمیک نداشت. همچنین سابقه واکنش آلرژیک به غذا، دارو یا هیچگونه حساسیت شدید فصلی در شرح حال بیمار وجود نداشت. فشار خون بیمار 65 / 125، ضربان قلب 73 و دمای بدن 37/3 بود. درصد اشباع اکسیژن شریانی 94 درصد گزارش شد.
بیمار با دستور دارویی چهار میلیون واحد پنسیلین (چهار ساعت یکبار)، مترونیدازول 500 mg (هر هشت ساعت که در 100 cc محلول نرمال سالین حل شده و به صورت وریدی آهسته تزریق میشد) و شستوشوی دهان (هر هشت ساعت با کلرهگزیدین 0/2 درصد) بستری شد.
بیمار با دستور دارویی چهار میلیون واحد پنسیلین (چهار ساعت یکبار)، مترونیدازول 500 mg (هر هشت ساعت که در 100 cc محلول نرمال سالین حل شده و به صورت وریدی آهسته تزریق میشد) و شستوشوی دهان (هر هشت ساعت با کلرهگزیدین 0/2 درصد) بستری شد.
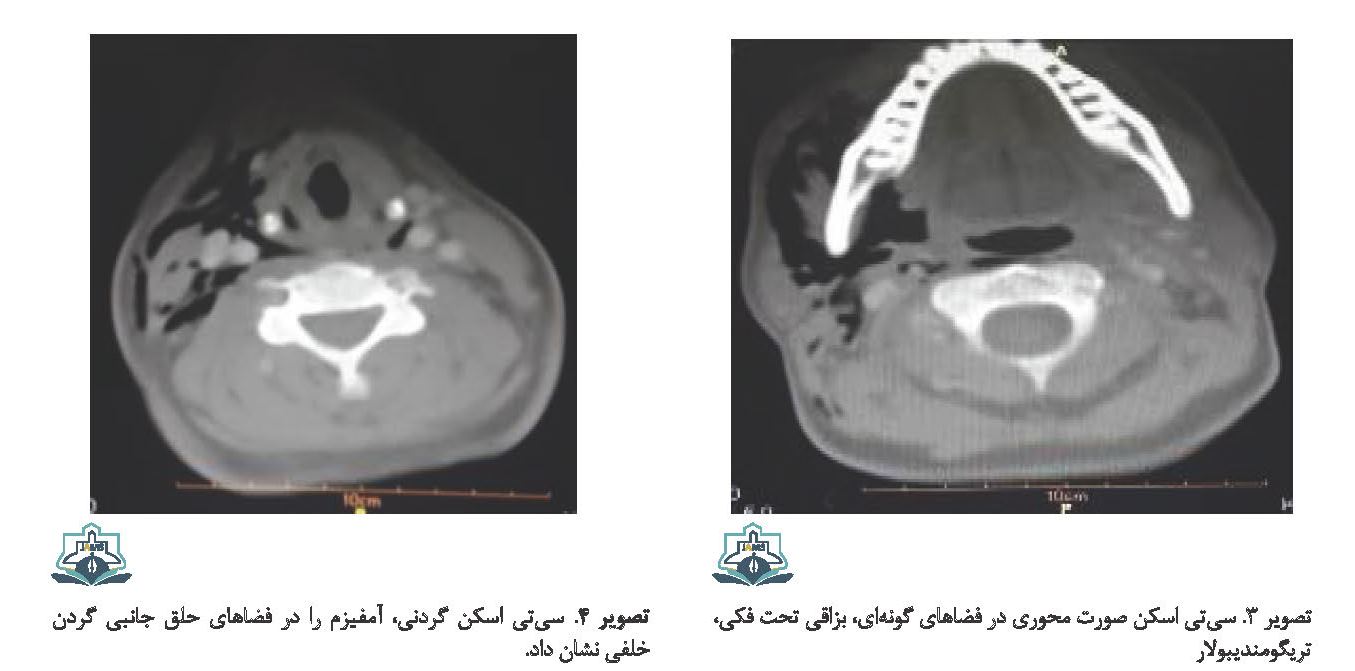
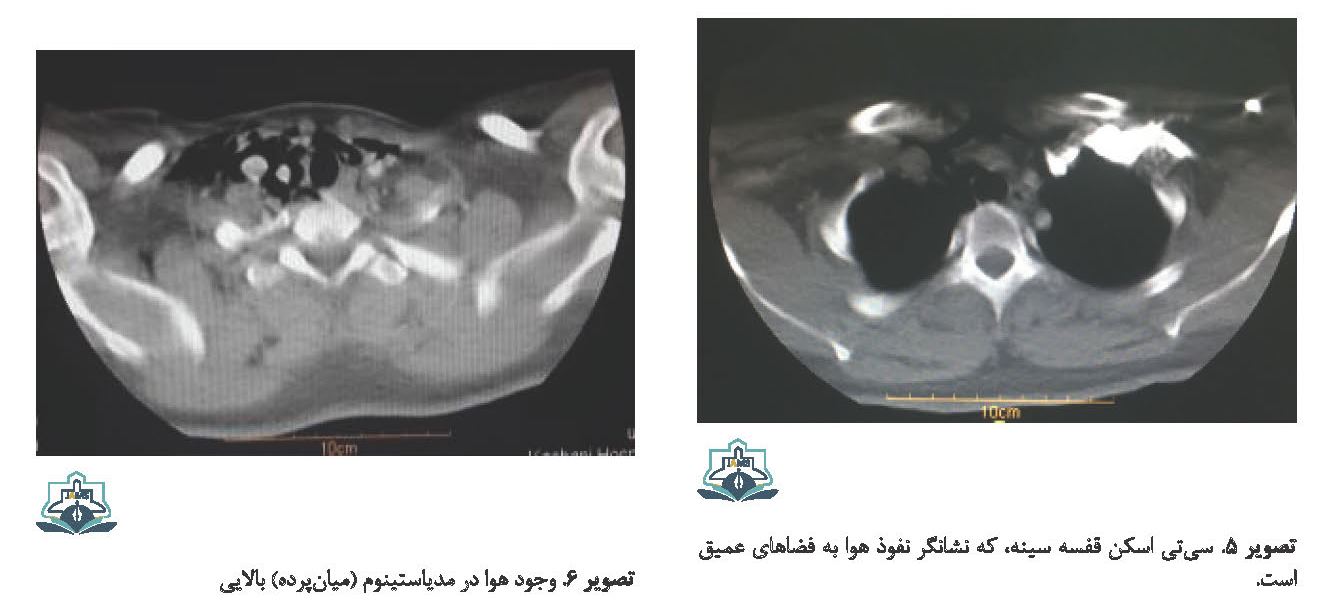
سپس، CTscan با کنتراست سر و گردن و قفسه سینه انجام شد. در CT انجامشده آمفیزم به نواحی زیرجلدی راست، پلک پایین، بوکال، فضای غده بزاقی زیر فکی، فضای پشت گردنی پیرامون غلاف کاروتید، دیواره قفسه سینه و مدیاستن نفوذ کرده بود (تصاویر شماره 4، 5 و 6). بیمار به مدت 36 ساعت در بیمارستان بدون وقوع هیچگونه دیسترس تنفسی یا درد تحت نظر گرفته شد وبه دنبال کاهش تورم، بازشدن حداکثری دهان به میزان بیش از 30 میلیمتر ممکن شد.
وضعیت بیمار به مدت پنج روز تا زمان رفع کامل تورم، باز شدن حداکثری دهان تا 50 میلیمتر و فقدان کرپیتاسیون پیگیری شد. هیچگونه عارضه دیگر موضعی، سیستمیک و عفونی رخ نداد.
بحث
آمفیزم زیرجلدی و پنومومدیاستینوم عوارض محدود به عملهای دندانی نیستند و ممکن است ناشی از تروما، عفونت بافت نرم، آسیب ایاتروژنیک به دنبال جراحیهای ناحیه گردنی مانند تراکئوستومی و قراردادن لوله سینهای باشند [5، 6]. به منظور اجرای یک درمان درست، افتراق تشخیص با عوارضی که تورم بافتهای نرم را نیز به دنبال دارند، همچون هماتوم، واکنش آلرژیک یا آنژیوادم، حائز اهمیت است [7]. آگاهی از سوابق کامل بیماری فعلی و معاینه بالینی دقیق برای یک تشخیص صحیح ضروری است [8]. این معاینه بالینی مبتنی بر کرپیتاسیون در زمان لمس، شروع ناگهانی تورم در ارتباط با حساسیت بدون اریتم، تب یا لنفادنوپاتی است [9].
آمفیزم زیرجلدی عمدتاً در دهه سوم و پنجم زندگی و در سایت جراحی خارج سازی دندان عقل مندیبل مشاهده میشود. آمفیزم میتواند به فضاهای عمیقی همچون اینفراتمپورال، تریگومندیبولار، مستریک، جانبی یا پشت حلقی یا مدیاستینوم گسترش یابد [6]. تشخیصهای افتراقی در این مورد میتواند شامل واکنش آلرژیک به داروها، هماتوم، آنژیوادم و عفونت باشد [4، 9، 10].
آمفیزم زیرجلدی یک عارضه ناشایع در حوزه دهان و دندان است، ولی در صورت وقوع، عمدتاً با اعمال جراحی دندانهای مولر مندیبل توسط هندپیسهای Air-driven مرتبط است [11، 12]. مروری بر مقالات تحقیقاتی که در آنها 32 مورد آمفیزم زیرجلدی بررسی شده، نشاندهنده ارتباط نیمی از موارد به دنبال استفاده از هندپیسهای Air-driven بوده است [12].
فلپهای بزرگ، بهویژه در طی جراحی مولر سوم میتوانند ریسک آمفیزم را افزایش دهند، هوا ممکن است به داخل ناحیه پتریگوماگزیلاری و به داخل فضای جانبی حلقی از منطقه مولار رترومولار نفوذ کند و با دایسکت کردن فضای احشایی به مدیاستینوم گسترش یابد. همچنین ممکن است هوابه صفحههای نیام گردنی نفوذ کرده و به مدیاستینوم بسط یافته وسبب ایجاد پیامدهای مهلکتری شود [13]. وجود درد در هر دو ناحیه قفسه سینه و کمر، میتواند مطرحکننده وجود آمفیزم مدیاستنیک باشد. گرافی قفسه سینه برای تأیید این تشخیص ضروری است [14]. کرپیتاسیون یک نشانه پاتوگونومیک است که میتواند به تشخیص آمفیزم از آنژیوادم کمک کند [8].
آمفیزم زیرجلدی در اغلب موارد بدون هرگونه نیاز به مداخلهای برطرف شده و توجه مورد نیاز محدود به کنترل علائم است [15]. بازبودن راه هوایی باید مورد توجه باشد؛ گرچه، درمان آمفیزم به نوع فضاهایی که شامل میشود بستگی دارد. ارتباط فضای عمقی سر و گردن میتواند منتج به گسترش مقادیر زیادی از هوا در فضاهای عمیقتر شود [3]. فضای پشتحلقی که فضای خطر نیز نامیده میشود، قابلیت بالقوه انتقال هوا به مدیاستنیوم پشتی را دارد. درگیری فضاهای جانبی و پشتحلقی ممکن است راه هوا را مسدود کنند؛ از این رو نظارت دقیق بر آنها ضروری است. همچنین در مواردی تحت فشار قرارگرفتن فضای اوربیت توسط هوا و به دنبال آن آسیب به عصب بینایی گزارش شده است [4].
در درمانهای دهانی دندانی، آمفیفزم میتواند بسته به منشأ آن، میکروارگانسیمها را از میکرو فلورا یا پالپ نکروتیک به بافت نرم انتقال داده و ریسک عفونت ثانویه را افزایش دهد. معمولاً در یک آمفیزم زیرجلدی عفونت مشاهده نمیشود، مواردی هم ذکر شدهاند که این شرایط رخ داده است. درمان آنتیبیوتیک پروفیلاکتیک توصیه میشود، زیرا تزریق هوا و آب غیراستریل میتواند موجب عوارض جدی برای سلامتی بیمار شود. بیمار شرح دادهشده، با یک رژیم دارویی شامل آنتیبیوتیک درمان شد [5، 9، 12].
در اغلب موارد آمفیزم زیرجلدی پس از روزهای 3 تا 5 شروع شده، و پس از 7 تا 10 روز به طور کامل مدیریت میشود [12]. نکته حائز اهمیت آن است که به بیماران توصیه شود از افزایش فشار داخل دهان برای مثال از طریق فینکردن شدید یا نواختن آلات موسیقی بادی اجتناب کنند؛ زیرا این فرایندها میتوانند موجب ورود هوای بیشتر شود [16]. بیمار مورد نظر به مدت 36 ساعت بستری شد و سپس تا روز پنجم و تا زمان رفع کامل علائم و نشانهها تحت نظر قرار گرفت.
به دلیل احساس درد در مبتلایان به آمفیزم، درمانهای حمایتی ضددرد مد نظر قرار میگیرند. کورتیکواستروئیدها مانند پردنیزولون یا دگزامتازون برای کاهش التهاب و تورم متعاقب آمفیزم تجویز میشود تابه باز نگهداشتن مسیر هوایی بیمار کمک کند [4].
جراحی تنها مداخله دارای ریسک برای گسترش آمفیزم زیرجلدی نیست و مواردی از ایجاد آن در طی عملهای ترمیمی، آمادهسازی روکش و عصبکشی ذکر شده است [12]. همچنین گزارشاتی مبتنی بر ایجاد آمفیزم به دنبال پروسیجرهای جراحی لیزری دهان وجود دارد [15]. هوا میتواند از چندین مسیر به داخل بافت نرم وارد شود، اما معمولاً از میان غشای دنتوآلوئولار یا کانال ریشهای عبور میکند. آمفیزم همراه با عفونت ثانویه به دنبال استفاده از هوای فشردهشده در طی پالپدرمانی گزارش شده است [5].
میتوان با پیگیری دستورالعملهای جراحی معمول از آمفیزم پیشگیری کرد. افزایش ارتفاع فلپ مخاطی پریوستی باید حداقل بوده و نباید به بخش آلوئولوس لینگوال مولار سوم مندیبل گسترش پیدا کند. اتصالات عضلانی باید حتیالامکان حفظ شوند. کنارزدن آرام و با احتیاط و همچنین گسترش محدود فلپهای مخاطی پریوستی در جلوگیری از نفوذ هوا به باتهای عمقی میتواند پیشگیری کند. همچنین مدتزمان استفاده از هندپیسهای پرسرعت Air-driven نباید بیش از حد لازم باشد و یا حتی آنها باید با یک هندپیسcontra – angle multiplier (1:5)، که از جریان هوای پرسرعت برای حرکت استفاده نمیکند، جایگزین شوند به هر حال، تشخیص فوری آمفیزم برای اجتناب از عوارض جدی همچون ﻣﺪیﺎﺳﺘینیت اهمیت بسزایی دارد.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مقاله در دسته مقالات گزارش موردی بوده و دارای ملاحظات اخلاقی ویژهای نیست. جهت استفاده از تصاویر و اطلاعات بیمار، از او رضایتنامه کتبی آگاهانه اخذ شد. همچنین به بیمار پیرامون محرمانهبودن اطلاعات شخصی توضیح داده شد.
حامی مالی
این مقاله فاقد هرگونه حامی مالی است.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
آمفیزم زیرجلدی و پنومومدیاستینوم عوارض محدود به عملهای دندانی نیستند و ممکن است ناشی از تروما، عفونت بافت نرم، آسیب ایاتروژنیک به دنبال جراحیهای ناحیه گردنی مانند تراکئوستومی و قراردادن لوله سینهای باشند [5، 6]. به منظور اجرای یک درمان درست، افتراق تشخیص با عوارضی که تورم بافتهای نرم را نیز به دنبال دارند، همچون هماتوم، واکنش آلرژیک یا آنژیوادم، حائز اهمیت است [7]. آگاهی از سوابق کامل بیماری فعلی و معاینه بالینی دقیق برای یک تشخیص صحیح ضروری است [8]. این معاینه بالینی مبتنی بر کرپیتاسیون در زمان لمس، شروع ناگهانی تورم در ارتباط با حساسیت بدون اریتم، تب یا لنفادنوپاتی است [9].
آمفیزم زیرجلدی عمدتاً در دهه سوم و پنجم زندگی و در سایت جراحی خارج سازی دندان عقل مندیبل مشاهده میشود. آمفیزم میتواند به فضاهای عمیقی همچون اینفراتمپورال، تریگومندیبولار، مستریک، جانبی یا پشت حلقی یا مدیاستینوم گسترش یابد [6]. تشخیصهای افتراقی در این مورد میتواند شامل واکنش آلرژیک به داروها، هماتوم، آنژیوادم و عفونت باشد [4، 9، 10].
آمفیزم زیرجلدی یک عارضه ناشایع در حوزه دهان و دندان است، ولی در صورت وقوع، عمدتاً با اعمال جراحی دندانهای مولر مندیبل توسط هندپیسهای Air-driven مرتبط است [11، 12]. مروری بر مقالات تحقیقاتی که در آنها 32 مورد آمفیزم زیرجلدی بررسی شده، نشاندهنده ارتباط نیمی از موارد به دنبال استفاده از هندپیسهای Air-driven بوده است [12].
فلپهای بزرگ، بهویژه در طی جراحی مولر سوم میتوانند ریسک آمفیزم را افزایش دهند، هوا ممکن است به داخل ناحیه پتریگوماگزیلاری و به داخل فضای جانبی حلقی از منطقه مولار رترومولار نفوذ کند و با دایسکت کردن فضای احشایی به مدیاستینوم گسترش یابد. همچنین ممکن است هوابه صفحههای نیام گردنی نفوذ کرده و به مدیاستینوم بسط یافته وسبب ایجاد پیامدهای مهلکتری شود [13]. وجود درد در هر دو ناحیه قفسه سینه و کمر، میتواند مطرحکننده وجود آمفیزم مدیاستنیک باشد. گرافی قفسه سینه برای تأیید این تشخیص ضروری است [14]. کرپیتاسیون یک نشانه پاتوگونومیک است که میتواند به تشخیص آمفیزم از آنژیوادم کمک کند [8].
آمفیزم زیرجلدی در اغلب موارد بدون هرگونه نیاز به مداخلهای برطرف شده و توجه مورد نیاز محدود به کنترل علائم است [15]. بازبودن راه هوایی باید مورد توجه باشد؛ گرچه، درمان آمفیزم به نوع فضاهایی که شامل میشود بستگی دارد. ارتباط فضای عمقی سر و گردن میتواند منتج به گسترش مقادیر زیادی از هوا در فضاهای عمیقتر شود [3]. فضای پشتحلقی که فضای خطر نیز نامیده میشود، قابلیت بالقوه انتقال هوا به مدیاستنیوم پشتی را دارد. درگیری فضاهای جانبی و پشتحلقی ممکن است راه هوا را مسدود کنند؛ از این رو نظارت دقیق بر آنها ضروری است. همچنین در مواردی تحت فشار قرارگرفتن فضای اوربیت توسط هوا و به دنبال آن آسیب به عصب بینایی گزارش شده است [4].
در درمانهای دهانی دندانی، آمفیفزم میتواند بسته به منشأ آن، میکروارگانسیمها را از میکرو فلورا یا پالپ نکروتیک به بافت نرم انتقال داده و ریسک عفونت ثانویه را افزایش دهد. معمولاً در یک آمفیزم زیرجلدی عفونت مشاهده نمیشود، مواردی هم ذکر شدهاند که این شرایط رخ داده است. درمان آنتیبیوتیک پروفیلاکتیک توصیه میشود، زیرا تزریق هوا و آب غیراستریل میتواند موجب عوارض جدی برای سلامتی بیمار شود. بیمار شرح دادهشده، با یک رژیم دارویی شامل آنتیبیوتیک درمان شد [5، 9، 12].
در اغلب موارد آمفیزم زیرجلدی پس از روزهای 3 تا 5 شروع شده، و پس از 7 تا 10 روز به طور کامل مدیریت میشود [12]. نکته حائز اهمیت آن است که به بیماران توصیه شود از افزایش فشار داخل دهان برای مثال از طریق فینکردن شدید یا نواختن آلات موسیقی بادی اجتناب کنند؛ زیرا این فرایندها میتوانند موجب ورود هوای بیشتر شود [16]. بیمار مورد نظر به مدت 36 ساعت بستری شد و سپس تا روز پنجم و تا زمان رفع کامل علائم و نشانهها تحت نظر قرار گرفت.
به دلیل احساس درد در مبتلایان به آمفیزم، درمانهای حمایتی ضددرد مد نظر قرار میگیرند. کورتیکواستروئیدها مانند پردنیزولون یا دگزامتازون برای کاهش التهاب و تورم متعاقب آمفیزم تجویز میشود تابه باز نگهداشتن مسیر هوایی بیمار کمک کند [4].
جراحی تنها مداخله دارای ریسک برای گسترش آمفیزم زیرجلدی نیست و مواردی از ایجاد آن در طی عملهای ترمیمی، آمادهسازی روکش و عصبکشی ذکر شده است [12]. همچنین گزارشاتی مبتنی بر ایجاد آمفیزم به دنبال پروسیجرهای جراحی لیزری دهان وجود دارد [15]. هوا میتواند از چندین مسیر به داخل بافت نرم وارد شود، اما معمولاً از میان غشای دنتوآلوئولار یا کانال ریشهای عبور میکند. آمفیزم همراه با عفونت ثانویه به دنبال استفاده از هوای فشردهشده در طی پالپدرمانی گزارش شده است [5].
میتوان با پیگیری دستورالعملهای جراحی معمول از آمفیزم پیشگیری کرد. افزایش ارتفاع فلپ مخاطی پریوستی باید حداقل بوده و نباید به بخش آلوئولوس لینگوال مولار سوم مندیبل گسترش پیدا کند. اتصالات عضلانی باید حتیالامکان حفظ شوند. کنارزدن آرام و با احتیاط و همچنین گسترش محدود فلپهای مخاطی پریوستی در جلوگیری از نفوذ هوا به باتهای عمقی میتواند پیشگیری کند. همچنین مدتزمان استفاده از هندپیسهای پرسرعت Air-driven نباید بیش از حد لازم باشد و یا حتی آنها باید با یک هندپیسcontra – angle multiplier (1:5)، که از جریان هوای پرسرعت برای حرکت استفاده نمیکند، جایگزین شوند به هر حال، تشخیص فوری آمفیزم برای اجتناب از عوارض جدی همچون ﻣﺪیﺎﺳﺘینیت اهمیت بسزایی دارد.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مقاله در دسته مقالات گزارش موردی بوده و دارای ملاحظات اخلاقی ویژهای نیست. جهت استفاده از تصاویر و اطلاعات بیمار، از او رضایتنامه کتبی آگاهانه اخذ شد. همچنین به بیمار پیرامون محرمانهبودن اطلاعات شخصی توضیح داده شد.
حامی مالی
این مقاله فاقد هرگونه حامی مالی است.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
References
Kunkel M, Morbach T, Kleis W, Wagner W. Third molar complications requiring hospitalization. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006; 102(3):300-6. [DOI:10.1016/j.tripleo.2005.09.010] [PMID]
Jerjes W, Upile T, Nhembe F, Gudka D, Shah P, Abbas S, et al. Experience in third molar surgery: An update. Br Dent J. 2010; 209(1):E1. [DOI:10.1038/sj.bdj.2010.581] [PMID]
Arai I, Aoki T, Yamazaki H, Ota Y, Kaneko A. Pneumomediastinum and subcutaneous emphysema after dental extraction detected incidentally by regular medical checkup: A case report. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009; 107(4):e33-8. [DOI:10.1016/j.tripleo.2008.12.019] [PMID]
Romeo U, Galanakis A, Lerario F, Daniele GM, Tenore G, Palaia G. Subcutaneous emphysema during third molar surgery: A case report. Braz Dent J. 2011; 22(1):83-6. [DOI:10.1590/S0103-64402011000100015] [PMID]
Wright KJ, Derkson GD, Riding KH. Tissue-space emphysema, tissue necrosis, and infection following use of compressed air during pulp therapy: Case report. Pediatr Dent. 1991; 13(2):110-3. [PMID]
Chan DC, Myers T, Sharawy M. A case for rubber dam application-subcutaneous emphysema after class V procedure. Oper Dent. 2007; 32(2):193-6. [DOI:10.2341/06-34] [PMID]
Bohnenkamp DM. Subcutaneous facial emphysema resulting from routine tooth preparation: A clinical report. J Prosthet Dent. 1996; 76(1):1-3. [DOI:10.1016/S0022-3913(96)90336-4] [PMID]
Yadav RK, Chandra A, Tikku A, Wadhwani K, Verma P. Air emphysema-an in office emergency: A case report. Endod. 2011; 74-8.
Olate S, Assis A, Freire S, de Moraes M, de Albergaria-Barbosa JR. Facial and cervical emphysema after oral surgery: A rare case. Int J Clin Exp Med. 2013; 6(9):840-4. [PMID] [PMCID]
Mather AJ, Stoykewych AA, Curran JB. Cervicofacial and mediastinal emphysema complicating a dental procedure. J Can Dent Assoc. 2006; 72(6):565-8. [PMID]
Ocakcioglu I, Koyuncu S, Kupeli M, Bol O. Pneumomediastinum after tooth extraction. Case Rep Surg. 2016; 2016:4769180. [DOI:10.1155/2016/4769180] [PMID] [PMCID]
McKenzie WS, Rosenberg M. Latrogenic subcutaneous emphysema of dental and surgical origin: A literature review. J Oral Maxillofac Surg. 2009; 67(6):1265-8. [DOI:10.1016/j.joms.2008.12.050] [PMID]
Sekine J, Irie A, Dotsu H, Inokuchi T. Bilateral pneumothorax with extensive subcutaneous emphysema manifested during third molar surgery: A case report. Int J Oral Maxillofac Surg. 2000; 29(5):355-7. [DOI:10.1016/S0901-5027(00)80051-X] [PMID]
Gamboa Vidal CA, Pizarro V, Andrés C, Almeida Arriagada A. Subcutaneous emphysema secondary to dental treatment: Case report. Med oral patol. 2007; 12(1):76-8.
Imai T, Michizawa M, Arimoto E, Kimoto M, Yura Y. Cervicofacial subcutaneous emphysema and pneumomediastinum after intraoral laser irradiation. J Oral Maxillofac Surg. 2009; 67(2):428-30. [DOI:10.1016/j.joms.2008.01.039] [PMID]
Ali A, Cunliffe D, Watt-Smith S. Surgical emphysema and pneumomediastinum complicating dental extraction. Br Dent J. 2000; 188(11):589-90. [DOI:10.1038/sj.bdj.4800547a] [PMID]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |