دوره 25، شماره 3 - ( مرداد و شهریور 1401 )
جلد 25 شماره 3 صفحات 407-394 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Niazi A, Moradi M, Mazloumi E. Comparison of Sleep Quality in Pregnant Women With Preeclampsia and Control: A Case-Control Study. J Arak Uni Med Sci 2022; 25 (3) :394-407
URL: http://jams.arakmu.ac.ir/article-1-6954-fa.html
URL: http://jams.arakmu.ac.ir/article-1-6954-fa.html
نیازی آذین، مرادی مریم، مظلومی احسان. مقایسه کیفیت خواب در زنان باردار مبتلا به پرهاکلامپسی و کنترل: مطالعه آزمایشیکنترلی. مجله دانشگاه علوم پزشكي اراك. 1401; 25 (3) :394-407
آذین نیازی1 

 ، مریم مرادی2
، مریم مرادی2 

 ، احسان مظلومی3
، احسان مظلومی3 




 ، مریم مرادی2
، مریم مرادی2 

 ، احسان مظلومی3
، احسان مظلومی3 


1- گروه مامایی، دانشکده پرستاری و مامایی، دانشگاه علومپزشکی مشهد، مشهد، ایران.
2- مرکز تحقیقات مراقبت های پرستاری و مامایی، دانشگاه علوم پزشکی مشهد، ایران. ،maryam.moradi.fu@gmail.com
3- مرکز تحقیقات علوم مدیریت و اقتصاد سلامت، پژوهشکده مدیریت سلامت، دانشگاه علومپزشکی ایران، تهران، ایران.
2- مرکز تحقیقات مراقبت های پرستاری و مامایی، دانشگاه علوم پزشکی مشهد، ایران. ،
3- مرکز تحقیقات علوم مدیریت و اقتصاد سلامت، پژوهشکده مدیریت سلامت، دانشگاه علومپزشکی ایران، تهران، ایران.
متن کامل [PDF 1864 kb]
(1342 دریافت)
| چکیده (HTML) (3871 مشاهده)
متن کامل: (2097 مشاهده)
مقدمه
اختلالات فشار خون بالا از مهمترین و بحثانگیزترین مسائل حلنشده در طب مامایی هستند و جزء شایعترین عوارض حاملگی است که در ۵ تا ۱۰ درصد کل حاملگیها اتفاق میافتد. پرهاکلامپسی یا مسمومیت حاملگی وضعیتی است که فشار خون مساوی یا بالاتر از 140/90 که در نیمه دوم حاملگی (پس از هفته 20) ایجاد میشود و با پروتئینوری همراه است. درپرهاکلامپسی به علت اسپاسم عروقی و فعال شدن اندوتلیوم، جریان خون اعضا کاهش مییابد. این عارضه از دلایل مرگ مادری و ایجاد ناتوانی در مادران و نوزادان است که هر ساله بیش از 4 میلیون زن در کل جهان با این مشکل روبهرو هستند [1، 2].
نوزادان متولدشده از مادران پرهاکلامپسی، اغلب پرهترم یا مبتلا به محدودیت رشد داخل رحمی هستند. بستری شدن این نوزادان در NICU باعث میشود مادر علاوه بر مشکلات جسمی خود، از نظر روحی نیز تحت فشار قرار گیرد [3]. از سوی دیگر، وقوع اکلامپسی در برخی زنان باعث میشود که آنها تا آخر عمر از اختلالات مغزی ناشی از اکلامپسی رنج ببرند [4]. از عوارض مهم پرهاکلامپسی در مادر، اثرات قلبی و عروقی است که با کاهش برونده قلبی و افزایش مقاومت عروقی، آسیب به سلولهای آندوتلیال، خونریزی میکروآنژیوپاتیک، ترومبوسیتوپنی و آنمی خود را نشان میدهد [5]. میزان مرگومیر پرهناتال در پرهاکلامپسی شدید، 15 درصد و در اکلامپسی و سندروم HELLP 22 درصد است [6].
با وجود تحقیقات گستردهای که روی عوامل ایجادکننده پرهاکلامپسی انجام شده است، این بیماری همچنان اتیولوژی ناشناختهای دارد [7]. سن بالای مادر، نولی پاریته، دیابت حاملگی، سابقه قبلی پرهاکلامپسی در مادر، افزایش توده بدنی، محل سکونت، شغل و درآمد خانواده خطر ابتلا را افزایش میدهند [4، 8]. عواملی نظیر سبک زندگی، استرس روانی و اختلالات خواب ممکن است در ایجاد پرهاکلامپسی نقش داشته باشند [9].
اختلال خواب از شایعترین مشکلات دوران بارداری است که 79 درصد از زنان باردار در جهان از آن رنج میبرند. اختلالات خواب به صورت بیدار شدنهای شبانه، کمتر شدن خواب شبانه و کاهش کارایی خواب بروز میکند [10]. اختلالات خواب با استرس اکسیداتیو و اختلال عملکرد اندوتلیال همراه است همچنین این اختلالات میتوانند باعث افزایش هورمونهای آدرنال و کورتیزول، فعال شدن اعصاب سمپاتیک و افزایش فاکتور نکروز توموری آلفا از سلولها شود و این عوامل در افزایش فشار خون مؤثر هستند [11].
در مطالعه آزمایشیکنترلی کردی و همکاران، بین کیفیت خواب و پرهاکلامپسی ارتباط معناداری وجود داشت و احتمال ابتلا به پرهاکلامپسی در صورت کیفیت نامناسب خواب 48/2 برابر بود [12]. در یک مطالعه کوهورت که ویلیامز و همکاران انجام دادند، خواب کمتر از 5 ساعت و بیشتر از 10 ساعت با افزایش خطر فشار خون ناشی از حاملگی و پرهاکلامپسی همراه بود [11].
آلبیوسو و همکاران، در یک مطالعه گذشتهنگر، کیفیت خواب را در افراد مبتلا به فشار خون مزمن سنجیدند که نتایج بیانکننده عدم ارتباط بین اختلالات خواب با فشار خون سیستولیک و دیاستولیک بود [13]. نتایج پژوهش وزوریس و همکاران در مطالعهای مقطعی روی 12643 فرد مبتلا به اختلال خواب رابطه معناداری بین اختلال خواب و طول مدت خواب با بروز فشار خون نشان نداد [14]. با توجه به شیوع و اهمیت اختلال خواب در بارداری و نتایج متناقض در زمینه ارتباط اختلال خواب و پرهاکلامپسی مطالعه حاضر با هدف تعیین ارتباط اختلالات خواب و پرهاکلامپسی انجام شد.
مواد و روشها
این پژوهش یک مطالعه تحلیلی از نوع آزمایشیکنترلی بود که در سال 1397 روی 240 زن مراجعهکننده به بیمارستانهای دانشگاهی شهر مشهد (امام رضا، قائم، امالبنین و هاشمینژاد) انجام شد. پس از کسب مجوز کمیته اخلاق از دانشکده پرستاری مامایی مشهد و اخذ سایر مجوزهای لازم، جمعآوری دادهها آغاز شد. معیار ورود شامل ملیت ایرانی، سن بارداری 28 تا 40 هفته، عدم مشکلات گفتاری، شنیداری یا ذهنی، نداشتن تجربه استرسزا طی 6 ماه قبل، ابتلا به پرهاکلامپسی در گروه آزمایش و عدم ابتلا به پرهاکلامپسی در گروه کنترل بود. معیار خروج هنگام مطالعه شامل عدم تمایل فرد به ادامه شرکت در مطالعه بود.
با توجه به اینکه مطالعه مشابه وجود نداشت و همچنین امکان انجام مطالعه پایلوت هم نبود، حجم نمونه بر اساس اندازه اثر پیشنهادی کوهن [15] 0/5=d و در سطح اطمینان 0/99 با توان 0/90، در هر گروه 106 نفر برآورد شد که با در نظر گرفتن از دست دادن نمونهها درنهایت، برای هر گروه 125 نفر و در مجموع 250 نفر در نظر گرفته خواهد شد. از آنجا که تعداد گروه آزمایش ریزش بیشتری داشت، درنتیجه به تعداد گروه کنترل بیش از ۲ برابر ریزش اضافه شد.
در ابتدا فرم رضایت آگاهانه در اختیار واحدهای پژوهش قرار گرفت و هدف از انجام پژوهش به آنها توضیح داده شد. به واحدهای پژوهش اطمینان داده شد که اطلاعاتشان محرمانه خواهد ماند. نمونهگیری گروه آزمایش به روش در دسترس از زنان بستری در بخش مامایی و زایشگاه با تشخیص قطعی پرهاکلامپسی بر اساس علائم بالینی و آزمایشگاهی و تأیید پزشک انجام شد. تشخیص پرهاکلامپسی بر اساس فشار خون مساوی یا بزرگتر از 140 روی 90 همراه با پروتئینوری بیش از 300 میلیگرم در ادرار 24 ساعته یا مساوی یا بیشتر از 1 پلاس در تست نواری بود.
این اطلاعات از طریق مطالعه پرونده بالینی و اندازهگیری فشار خون توسط پژوهشگر و تأیید پزشک متخصص زنان به دست آمد. گروه کنترل از بین زنان باردار غیرمبتلا به پرهاکلامپسی مراجعهکننده به درمانگاه مامایی جهت مراقبتهای دوران بارداری و زایشگاههای بیمارستانهای مذکور به طور در دسترس انتخاب شدند. در گروه کنترل پیگیری تا 24 ساعت پس از زایمان انجام میشد تا در صورت بروز پرهاکلامپسی، فرد از گروه کنترل به گروه آزمایش منتقل شود.
ابزار گردآوری اطلاعات شامل پرسشنامه اطلاعات جمعیتشناختی و سوابق زنان/مامایی، پرسشنامه کیفیت خواب پیتزبرگ و فرم ارزیابی بالینی برای تعیین علائم و شدت پرهاکلامپسی است که توسط پژوهشگر برای هریک از افراد گروه آزمایش و کنترل تکمیل شد. روایی پرسشنامه اطلاعات جمعیتشناختی و سوابق زنان/مامایی محققساخته از طریق روایی محتوا با استفاده از نظرات 7 تن از اعضای هیئت علمی دانشگاه علومپزشکی مشهد تعیین شد. فرم ارزیابی بالینی برای تعیین علائم و شدت پرهاکلامپس برگرفته از رفرنس بارداری زایمان ویلیامز است [2].
پرسشنامه کیفیــت خــواب پیتزبرگ 19 گویـه و ۷ مؤلفـه دارد کـه کیفیـت ذهنـی خـواب، تأخیـر در بــه خــواب رفتــن، طــول مــدت خــواب مفیــد، کفایـت خـواب، اختـلالات خـواب، میـزان مصـرف داروی خـوابآور و اختـلال در عملکـرد روزانـه را میســنجد. امتیــاز هـر مؤلفـه در یـک طیـف لیکـرت 4 درجـهای بـوده و نمـره 3 نشـاندهنـده حداکثـر امتیـاز منفـی است. در نمرهگـذاری بایـد حداکثـر و حداقـل نمرههـای 7 مؤلفـه بررسـی شود.
نمرهدهـی کل، شـامل مـجموع نمرههـای هـر مؤلفـه و تبدیـل آنهـا بـه یـک نمـره کل 0 تـا 21 اسـت. در نمـره کل، کسـب امتیـاز کلـی 6 و بالاتر، کیفیـت خـواب نامناسـب را نشـان مـیدهـد. با توجه به باردار بودن واحدهای پژوهش آیتم مربوط به مصرف داروی خوابآور حذف شد. از واحدهای پژوهش درخواست شد که بر اساس بازه زمانی ۱ ماه گذشته به پرسشنامه پاسخ دهند. پایایـی ایــن پرسشنامه، با ضریب آلفای کرونباخ 0/83 تأیید شد و روایــی آن را نیــز حسینآبادی و همــکاران تأیید کردهاند [16].
برای توصیف مشخصات فردی از شاخصهای میانگین و انحراف معیار برای متغیرهای کمّی و شاخصهای توزیع تعداد نسبی و مطلق برای متغیرهای کیفی نسبی استفاده شد. دادهها بعد از جمعآوری با کمک نرمافزار SPSS نسخه ۲۰ و با استفاده از آزمون کای اسکوئر، منویتنی بررسی شدند و برای نسبت شانس از آزمون مدل رگرسیون لجستیک استفاده شد.
یافتهها
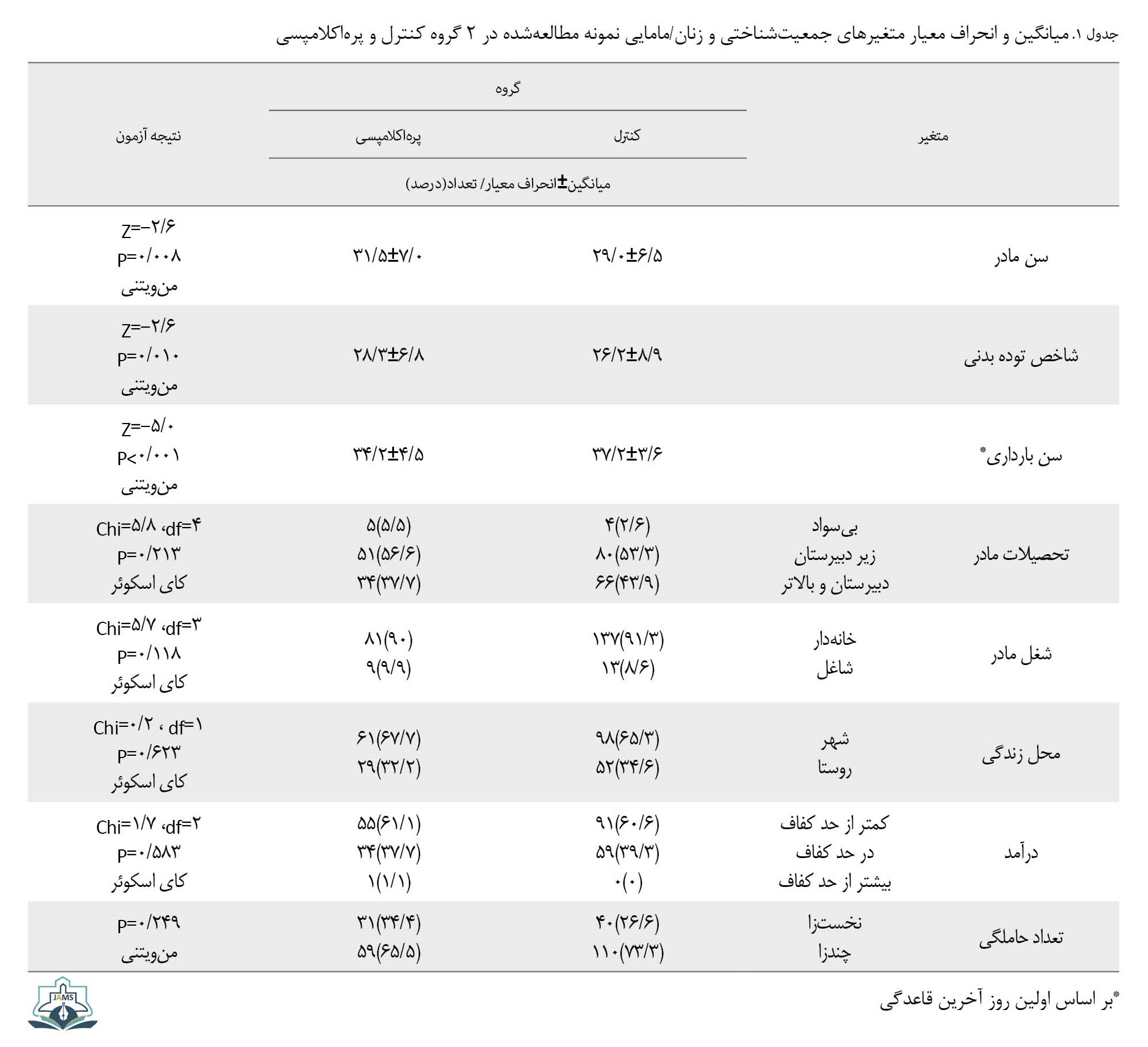
درنهایت، 240 نفر، 90 نفر در گروه مبتلا به پرهاکلامپسی (40 نفر مبتلا به پرهاکلامپسی شدید و 50 نفر مبتلا به پرهاکلامپسی غیرشدید) و 150 نفر در گروه کنترل وارد تجزیهوتحلیل آماری شدند. در این مطالعه، بین ۲ گروه از نظر تحصیلات (0/213=P)، شغل مادر (0/118=P)، محل زندگی (0/623=P)، درآمد (0/583=P) و تعداد حاملگی (0/249=P) اختلاف آماری معناداری وجود نداشت و ۲ گروه همگن بودند. میانگین سن مادران در گروه کنترل 6/5±29/0 و در گروه آزمایش 7/0±31/5 بود که بر اساس آزمون منویتنی بین ۲ گروه تفاوت آماری معناداری مشاهده شد (0/008=P).
همچنین بین ۲ گروه طبق آزمون منویتنی از نظر شاخص توده بدنی (0/01=P) و میانگین سن بارداری تفاوت معنادار مشاهده شد (0/001>P) (جدول شماره 1).
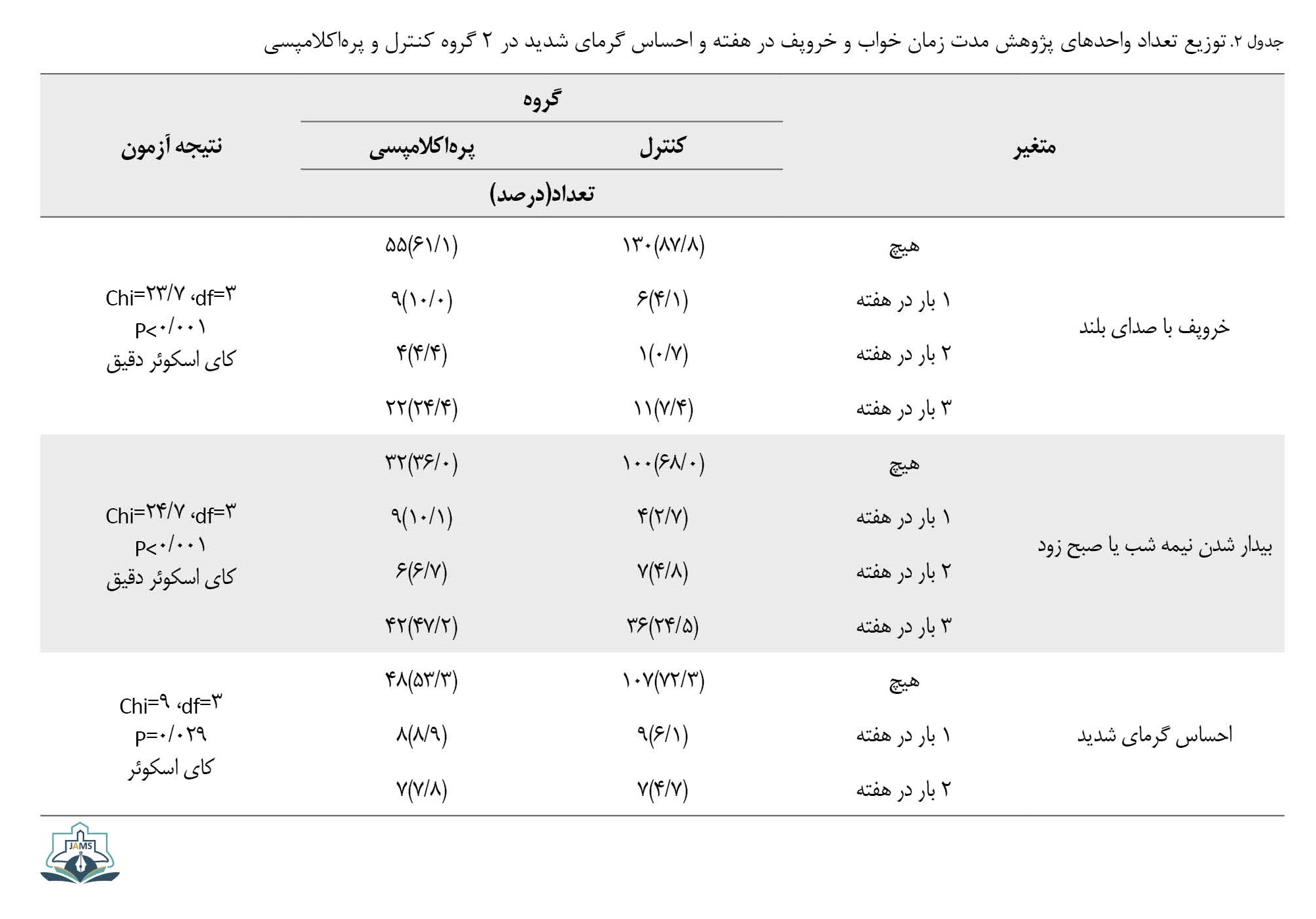
بین دو گروه از نظر مدت زمان خواب، خروپف در هفته و احساس گرمای شدید تفاوت معناداری مشاهده شد (0/001>P) (جدول شماره 2).
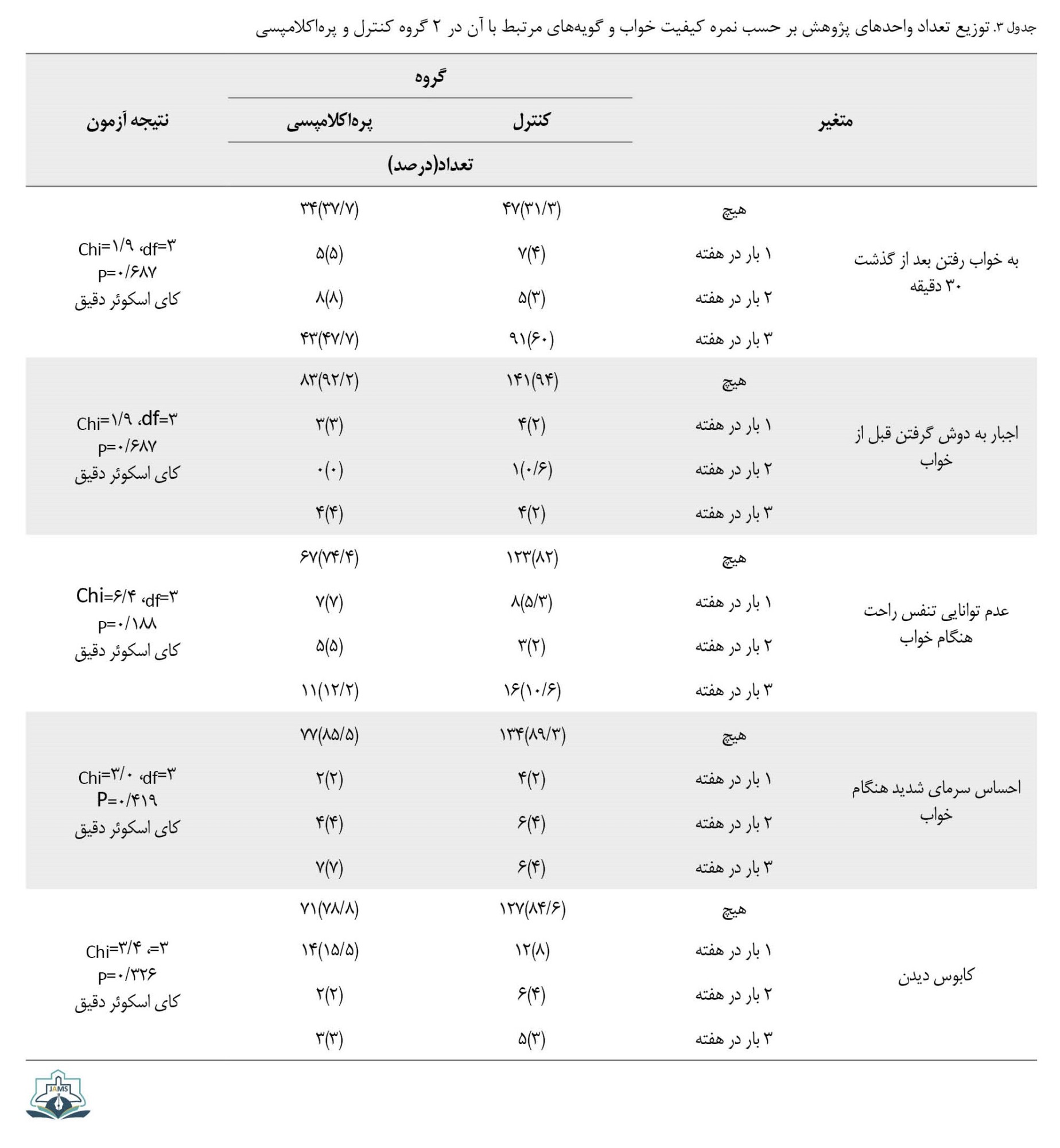
بین 2 گروه از نظر مدت زمان به خواب رفتن، اجبار به دوش گرفتن قبل از خواب، عدم توانایی تنفس راحت هنگام خواب، احساس سرمای شدید هنگام خواب و کابوس دیدن تفاوت آماری معناداری مشاهده نشد (P>0/05) (جدول شماره 3).
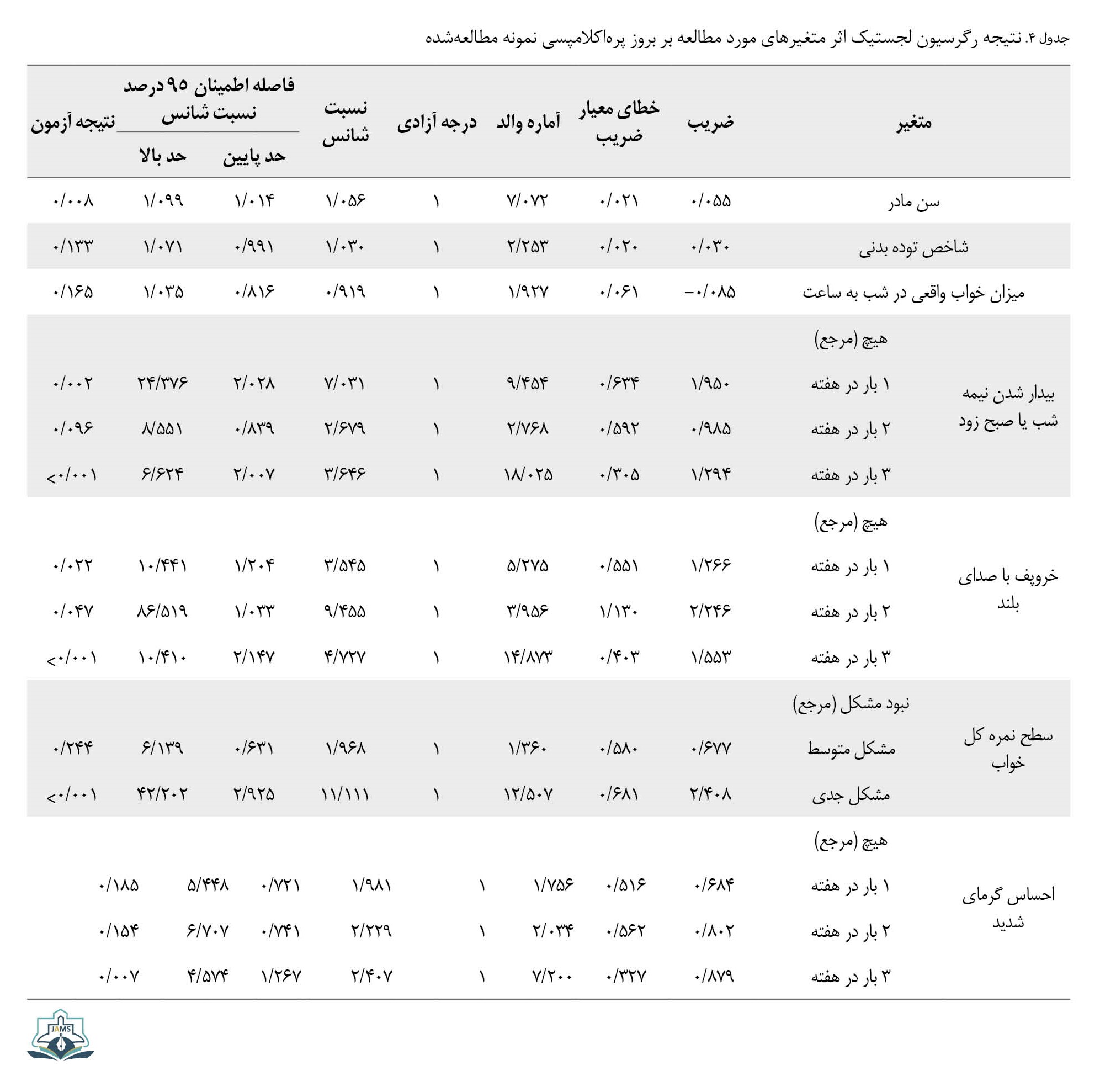
بر اساس آزمون رگرسیون لجستیک با حذف اثر عوامل سن و شاخص توده بدنی و سن بارداری، خطر ابتلا به پرهاکلامپسی در زنان با سابقه بیدار شدن از خواب در نیمه شب یا صبح زود یک بار در هفته 7/ برابر زنان بدون سابقه بیدار شدن در نیمه شب است که از لحاظ آماری تفاوت معنادار بود (0/001>P).
همچنین خطر ابتلا به پرهاکلامپسی در زنان با سابقه خروپف با صدای بلند ۲ بار در هفته 9/45، برابر زنان بدون سابقه بود که اختلاف آماری معناداری بین ۲ گروه مشاهده شد (0/001>P). خطر بروز پرهاکلامپسی در زنان با مشکل جدی خواب 11/11 برابر زنان در گروه کنترل بود (0/001>P).
همچنین خطر بروز پرهاکلامپسی در زنان با سابقه ۳ بار بیدار شدن ناشی از گرمای شدید در هفته 2/40 برابر نسبت به زنان گروه کنترل بود که اختلاف آماری معناداری بین ۲ گروه مشاهده شد (0/029=P) (جدول شماره 4).
بحث
نتایج مطالعه حاضر نشان داد میانگین میزان خواب واقعی در شب در گروه افراد کنترل به طور معناداری بیشتر از افراد مبتلا به پرهاکلامپسی بود. در مطالعه تاکماز و همکاران، کیفیت خواب نامطلوب با پرهاکلامپسی ارتباط داشت. تأخیر در به خواب رفتن و اختلال در عملکرد روزانه در زنان گروه پرهاکلامپسی شایعتر بود [17]. اختلالات تنفسی موجب ایجاد دورههای هیپوکسی و فقدان اکسیژن شده که باعث فعال شدن مسیرهای التهابی میشود [18]. در مطالعه حاضر بیشترین تعداد خروپف (38/8) با صدای بلند در گروه زنان مبتلا به پرهاکلامپسی مشاهده شد.
در مطالعه آزمایشیکنترلی کردی و همکاران که روی 150 زن باردار مبتلا به پرهاکلامپسی و 150 زن غیرمبتلا انجام شد، بین کیفیت خواب با پرهاکلامپسی ارتباط معناداری وجود داشت (0/001>P). ۲ گروه از نظر کیفیت خواب، مدت زمان خواب، خروپف ارتباط معناداری داشتند
(0/005>P) که با نتایج مطالعه حاضر همسو است [12].
ادواردز و همکاران در پژوهشی روی 25 بیمار مبتلا به پرهاکلامپسی و 17 زن غیرمبتلا دریافتند اختلالات خواب در زنان مبتلا بیشتر بود، به طوری که میانگین تأخیر طولانیتر تا شروع مرحله خواب با حرکت سریع چشم در گروه آزمایش (23±205 دقیقه) نسبت به کنترل (11±92 دقیقه) وجود داشت (0/001>P). تأخیر در شروع شدن مرحله خواب با حرکت سریع چشم و کاهش مدت زمان آن را به ادم مغزی و ترشح سیتوکینها در زنان مبتلا نسبت دادهاند [19].
در مطالعه اِخولم و همکاران، میانگین تعداد حرکات شبانه بدن در گروه مبتلا به پرهاکلامپسی به صورت معناداری بیشتر بود (0/005>P). حرکات بدن در تختخواب در ساعات اولیه خواب در گروه پرهاکلامپسی (1/4±23.65) نسبت به گروه کنترل (2/7±16/60 دقیقه) بیشتر بود (0/03=P). این پژوهشگر حرکات بدن در تختخواب را به عنوان شاخصی برای تعیین کیفیت خواب در نظر گرفت و به این ترتیب نتیجهگیری کرد که کیفیت خواب نامطلوب با پرهاکلامپسی ارتباط دارد [20]. در مطالعه حاضر 27/8 درصد از افراد در گروه زنان مبتلا به پرهاکلامپسی مشکل جدی خواب داشتند که این مقدار در گروه کنترل 6 درصد بود، به طوری که زنان مبتلا کیفیت خواب نامطلوب داشتند.
کاهش ساعات خواب به میزان 3/6 تا 4/5 ساعت در شب چه در افراد مبتلا به فشار خون بالا و چه در افراد با فشار خون طبیعی با افزایش فشار همراه بوده است [21]. در پژوهش گانگویسچ و همکاران که روی پرستاران زن در رده سنی 30 تا 55 و 25 تا 42 سال انجام شد، نشان داد طول مدت خواب کمتر از 5 ساعت با اختلالات فشار خون همراه است [22]. در مطالعه دیگر که روی افراد بالای 18 سال و غیرباردار انجام شد، بین اختلال خواب، مدت زمان خواب و کیفیت خواب با فشار خون بالا ارتباط وجود داشت، به طوری که افراد با اختلال خواب، خواب کوتاهمدت و خواب نامطلوب به ترتیب 44/7 درصد و31/7 درصد و 30/3 درصد احتمال بیشتری برای ابتلا به فشار خون داشتند. افراد با اختلال خواب 1/65 برابر نسبت به افراد غیرمبتلا، دچار فشار خون بودند [23].
گوتلیب و همکاران در یک مطالعه مقطعی روی زنان و مردان 40 تا 100 ساله بیان کردند افرادی که کمتر از 6 ساعت در شب میخوابند در مقایسه با افرادی که 7 تا 8 ساعت در شب میخوابند، میانگین فشار خون بالاتری دارند [24]. محرومیت از خواب با افزایش فعالیت سیستم سمپاتیک، احتباس نمک ناشی از ترشح کورتن، استرس روانی سبب افزایش فشار خون میشود [25]. در مطالعه حاضر نیز 66 درصد از زنان مبتلا به پرهاکلامپسی، مدت زمان خواب کمتر از 5 ساعت داشتند که با مطالعات انجامشده همسو است.
افزایش فشار سیستولی در ساعات بیداری میتواند ناشی از افزایش فعالیت سمپاتیک مرکزی باشد، زیرا احساس گرمای شدید نیز از افزایش همین فعالیت است یا اینکه علت افزایش فشار خون، انقباض عروق محیطی و همچنین افزایش برونده قلبی است [24] که این ۲ در اثر اختلال فعالیت بارورفلکسها ایجاد میشوند. در پژوهش حاضر، احساس گرمای شدید هنگام خواب ۳ بار در هفته، خطر پرهاکلامپسی را 2/4 برابر افزایش داد.
از نقاط قوت مطالعه حاضر، انجام مطالعه به صورت آزمایشیکنترلی و انجام رگرسیون بود. از محدودیتهای این مطالعه، استفاده از ابزار خودگزارشدهی کیفیت خواب و تکیه بر حافظه مادران برای تکمیل آن بود که با توجه به جمعآوری اطلاعات در بارداری و سپری نشدن مدت زمان زیادی از بروز اختلالات خواب قابل چشمپوشی است. پیگیری زنان در گروه کنترل تا 24 ساعت پس از زایمان انجام شد که این امر به دلیل رفع علائم پرهاکلامپسی پس از پایان بارداری است [2].
نتیجهگیری
مطالعه حاضر نشان داد اختلالات خواب در بارداری با افزایش خطر بروز پرهاکلامپسی همراه است، توجه به شناخت و برنامهریزی جهت کنترل و درمان مشکلات خواب در زنان باردار ضروری به نظر میرسد. پیشنهاد میشود ماماها، پزشکان و سایر گروههای پزشکی در مراقبتهای پیشبارداری و بارداری به الگو و کیفیت خواب افراد توجه بیشتری کرده و با آموزش اقدامات خودمراقبتی و اقدامات تشخیصی زودرس و در صورت نیاز درمانی برای بهبود کیفیت خواب و پیشگیری از بروز اختلالات متعاقب نظیر پرهاکلامپسی کمک کنند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این تحقیق در کمیته اخلاق پژوهش دانشگاه علومپزشکی مشهد با کد IR.MUMS.NURSE.REC.1397.042 تصویب شد.
حامی مالی
نتایج این تحقیق برگرفته از طرح بررسی عوامل خطر و شاخص سودمندی کفایت کمّی مراقبتهای دوران بارداری در زنان مبتلا به پرهاکلامپسی در گروه مامایی، دانشکده پرستاری مامایی، دانشگاه علومپزشکی مشهد است.
مشارکت نویسندگان
تمام نویسندگان معیارهای استاندارد نویسندگی بر اساس پیشنهادهای کمیته بینالمللی ناشران مجلات پزشکی (ICMJE) را دارند.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
تشکر و قدردانی
از معاونت پژوهشی دانشگاه علومپزشکی مشهد که در انجام این تحقیق ما را یاری کردند، تشکر و قدردانی میشود.
اختلالات فشار خون بالا از مهمترین و بحثانگیزترین مسائل حلنشده در طب مامایی هستند و جزء شایعترین عوارض حاملگی است که در ۵ تا ۱۰ درصد کل حاملگیها اتفاق میافتد. پرهاکلامپسی یا مسمومیت حاملگی وضعیتی است که فشار خون مساوی یا بالاتر از 140/90 که در نیمه دوم حاملگی (پس از هفته 20) ایجاد میشود و با پروتئینوری همراه است. درپرهاکلامپسی به علت اسپاسم عروقی و فعال شدن اندوتلیوم، جریان خون اعضا کاهش مییابد. این عارضه از دلایل مرگ مادری و ایجاد ناتوانی در مادران و نوزادان است که هر ساله بیش از 4 میلیون زن در کل جهان با این مشکل روبهرو هستند [1، 2].
نوزادان متولدشده از مادران پرهاکلامپسی، اغلب پرهترم یا مبتلا به محدودیت رشد داخل رحمی هستند. بستری شدن این نوزادان در NICU باعث میشود مادر علاوه بر مشکلات جسمی خود، از نظر روحی نیز تحت فشار قرار گیرد [3]. از سوی دیگر، وقوع اکلامپسی در برخی زنان باعث میشود که آنها تا آخر عمر از اختلالات مغزی ناشی از اکلامپسی رنج ببرند [4]. از عوارض مهم پرهاکلامپسی در مادر، اثرات قلبی و عروقی است که با کاهش برونده قلبی و افزایش مقاومت عروقی، آسیب به سلولهای آندوتلیال، خونریزی میکروآنژیوپاتیک، ترومبوسیتوپنی و آنمی خود را نشان میدهد [5]. میزان مرگومیر پرهناتال در پرهاکلامپسی شدید، 15 درصد و در اکلامپسی و سندروم HELLP 22 درصد است [6].
با وجود تحقیقات گستردهای که روی عوامل ایجادکننده پرهاکلامپسی انجام شده است، این بیماری همچنان اتیولوژی ناشناختهای دارد [7]. سن بالای مادر، نولی پاریته، دیابت حاملگی، سابقه قبلی پرهاکلامپسی در مادر، افزایش توده بدنی، محل سکونت، شغل و درآمد خانواده خطر ابتلا را افزایش میدهند [4، 8]. عواملی نظیر سبک زندگی، استرس روانی و اختلالات خواب ممکن است در ایجاد پرهاکلامپسی نقش داشته باشند [9].
اختلال خواب از شایعترین مشکلات دوران بارداری است که 79 درصد از زنان باردار در جهان از آن رنج میبرند. اختلالات خواب به صورت بیدار شدنهای شبانه، کمتر شدن خواب شبانه و کاهش کارایی خواب بروز میکند [10]. اختلالات خواب با استرس اکسیداتیو و اختلال عملکرد اندوتلیال همراه است همچنین این اختلالات میتوانند باعث افزایش هورمونهای آدرنال و کورتیزول، فعال شدن اعصاب سمپاتیک و افزایش فاکتور نکروز توموری آلفا از سلولها شود و این عوامل در افزایش فشار خون مؤثر هستند [11].
در مطالعه آزمایشیکنترلی کردی و همکاران، بین کیفیت خواب و پرهاکلامپسی ارتباط معناداری وجود داشت و احتمال ابتلا به پرهاکلامپسی در صورت کیفیت نامناسب خواب 48/2 برابر بود [12]. در یک مطالعه کوهورت که ویلیامز و همکاران انجام دادند، خواب کمتر از 5 ساعت و بیشتر از 10 ساعت با افزایش خطر فشار خون ناشی از حاملگی و پرهاکلامپسی همراه بود [11].
آلبیوسو و همکاران، در یک مطالعه گذشتهنگر، کیفیت خواب را در افراد مبتلا به فشار خون مزمن سنجیدند که نتایج بیانکننده عدم ارتباط بین اختلالات خواب با فشار خون سیستولیک و دیاستولیک بود [13]. نتایج پژوهش وزوریس و همکاران در مطالعهای مقطعی روی 12643 فرد مبتلا به اختلال خواب رابطه معناداری بین اختلال خواب و طول مدت خواب با بروز فشار خون نشان نداد [14]. با توجه به شیوع و اهمیت اختلال خواب در بارداری و نتایج متناقض در زمینه ارتباط اختلال خواب و پرهاکلامپسی مطالعه حاضر با هدف تعیین ارتباط اختلالات خواب و پرهاکلامپسی انجام شد.
مواد و روشها
این پژوهش یک مطالعه تحلیلی از نوع آزمایشیکنترلی بود که در سال 1397 روی 240 زن مراجعهکننده به بیمارستانهای دانشگاهی شهر مشهد (امام رضا، قائم، امالبنین و هاشمینژاد) انجام شد. پس از کسب مجوز کمیته اخلاق از دانشکده پرستاری مامایی مشهد و اخذ سایر مجوزهای لازم، جمعآوری دادهها آغاز شد. معیار ورود شامل ملیت ایرانی، سن بارداری 28 تا 40 هفته، عدم مشکلات گفتاری، شنیداری یا ذهنی، نداشتن تجربه استرسزا طی 6 ماه قبل، ابتلا به پرهاکلامپسی در گروه آزمایش و عدم ابتلا به پرهاکلامپسی در گروه کنترل بود. معیار خروج هنگام مطالعه شامل عدم تمایل فرد به ادامه شرکت در مطالعه بود.
با توجه به اینکه مطالعه مشابه وجود نداشت و همچنین امکان انجام مطالعه پایلوت هم نبود، حجم نمونه بر اساس اندازه اثر پیشنهادی کوهن [15] 0/5=d و در سطح اطمینان 0/99 با توان 0/90، در هر گروه 106 نفر برآورد شد که با در نظر گرفتن از دست دادن نمونهها درنهایت، برای هر گروه 125 نفر و در مجموع 250 نفر در نظر گرفته خواهد شد. از آنجا که تعداد گروه آزمایش ریزش بیشتری داشت، درنتیجه به تعداد گروه کنترل بیش از ۲ برابر ریزش اضافه شد.
در ابتدا فرم رضایت آگاهانه در اختیار واحدهای پژوهش قرار گرفت و هدف از انجام پژوهش به آنها توضیح داده شد. به واحدهای پژوهش اطمینان داده شد که اطلاعاتشان محرمانه خواهد ماند. نمونهگیری گروه آزمایش به روش در دسترس از زنان بستری در بخش مامایی و زایشگاه با تشخیص قطعی پرهاکلامپسی بر اساس علائم بالینی و آزمایشگاهی و تأیید پزشک انجام شد. تشخیص پرهاکلامپسی بر اساس فشار خون مساوی یا بزرگتر از 140 روی 90 همراه با پروتئینوری بیش از 300 میلیگرم در ادرار 24 ساعته یا مساوی یا بیشتر از 1 پلاس در تست نواری بود.
این اطلاعات از طریق مطالعه پرونده بالینی و اندازهگیری فشار خون توسط پژوهشگر و تأیید پزشک متخصص زنان به دست آمد. گروه کنترل از بین زنان باردار غیرمبتلا به پرهاکلامپسی مراجعهکننده به درمانگاه مامایی جهت مراقبتهای دوران بارداری و زایشگاههای بیمارستانهای مذکور به طور در دسترس انتخاب شدند. در گروه کنترل پیگیری تا 24 ساعت پس از زایمان انجام میشد تا در صورت بروز پرهاکلامپسی، فرد از گروه کنترل به گروه آزمایش منتقل شود.
ابزار گردآوری اطلاعات شامل پرسشنامه اطلاعات جمعیتشناختی و سوابق زنان/مامایی، پرسشنامه کیفیت خواب پیتزبرگ و فرم ارزیابی بالینی برای تعیین علائم و شدت پرهاکلامپسی است که توسط پژوهشگر برای هریک از افراد گروه آزمایش و کنترل تکمیل شد. روایی پرسشنامه اطلاعات جمعیتشناختی و سوابق زنان/مامایی محققساخته از طریق روایی محتوا با استفاده از نظرات 7 تن از اعضای هیئت علمی دانشگاه علومپزشکی مشهد تعیین شد. فرم ارزیابی بالینی برای تعیین علائم و شدت پرهاکلامپس برگرفته از رفرنس بارداری زایمان ویلیامز است [2].
پرسشنامه کیفیــت خــواب پیتزبرگ 19 گویـه و ۷ مؤلفـه دارد کـه کیفیـت ذهنـی خـواب، تأخیـر در بــه خــواب رفتــن، طــول مــدت خــواب مفیــد، کفایـت خـواب، اختـلالات خـواب، میـزان مصـرف داروی خـوابآور و اختـلال در عملکـرد روزانـه را میســنجد. امتیــاز هـر مؤلفـه در یـک طیـف لیکـرت 4 درجـهای بـوده و نمـره 3 نشـاندهنـده حداکثـر امتیـاز منفـی است. در نمرهگـذاری بایـد حداکثـر و حداقـل نمرههـای 7 مؤلفـه بررسـی شود.
نمرهدهـی کل، شـامل مـجموع نمرههـای هـر مؤلفـه و تبدیـل آنهـا بـه یـک نمـره کل 0 تـا 21 اسـت. در نمـره کل، کسـب امتیـاز کلـی 6 و بالاتر، کیفیـت خـواب نامناسـب را نشـان مـیدهـد. با توجه به باردار بودن واحدهای پژوهش آیتم مربوط به مصرف داروی خوابآور حذف شد. از واحدهای پژوهش درخواست شد که بر اساس بازه زمانی ۱ ماه گذشته به پرسشنامه پاسخ دهند. پایایـی ایــن پرسشنامه، با ضریب آلفای کرونباخ 0/83 تأیید شد و روایــی آن را نیــز حسینآبادی و همــکاران تأیید کردهاند [16].
برای توصیف مشخصات فردی از شاخصهای میانگین و انحراف معیار برای متغیرهای کمّی و شاخصهای توزیع تعداد نسبی و مطلق برای متغیرهای کیفی نسبی استفاده شد. دادهها بعد از جمعآوری با کمک نرمافزار SPSS نسخه ۲۰ و با استفاده از آزمون کای اسکوئر، منویتنی بررسی شدند و برای نسبت شانس از آزمون مدل رگرسیون لجستیک استفاده شد.
یافتهها
درنهایت، 240 نفر، 90 نفر در گروه مبتلا به پرهاکلامپسی (40 نفر مبتلا به پرهاکلامپسی شدید و 50 نفر مبتلا به پرهاکلامپسی غیرشدید) و 150 نفر در گروه کنترل وارد تجزیهوتحلیل آماری شدند. در این مطالعه، بین ۲ گروه از نظر تحصیلات (0/213=P)، شغل مادر (0/118=P)، محل زندگی (0/623=P)، درآمد (0/583=P) و تعداد حاملگی (0/249=P) اختلاف آماری معناداری وجود نداشت و ۲ گروه همگن بودند. میانگین سن مادران در گروه کنترل 6/5±29/0 و در گروه آزمایش 7/0±31/5 بود که بر اساس آزمون منویتنی بین ۲ گروه تفاوت آماری معناداری مشاهده شد (0/008=P).
همچنین بین ۲ گروه طبق آزمون منویتنی از نظر شاخص توده بدنی (0/01=P) و میانگین سن بارداری تفاوت معنادار مشاهده شد (0/001>P) (جدول شماره 1).

بین دو گروه از نظر مدت زمان خواب، خروپف در هفته و احساس گرمای شدید تفاوت معناداری مشاهده شد (0/001>P) (جدول شماره 2).

بین 2 گروه از نظر مدت زمان به خواب رفتن، اجبار به دوش گرفتن قبل از خواب، عدم توانایی تنفس راحت هنگام خواب، احساس سرمای شدید هنگام خواب و کابوس دیدن تفاوت آماری معناداری مشاهده نشد (P>0/05) (جدول شماره 3).

بر اساس آزمون رگرسیون لجستیک با حذف اثر عوامل سن و شاخص توده بدنی و سن بارداری، خطر ابتلا به پرهاکلامپسی در زنان با سابقه بیدار شدن از خواب در نیمه شب یا صبح زود یک بار در هفته 7/ برابر زنان بدون سابقه بیدار شدن در نیمه شب است که از لحاظ آماری تفاوت معنادار بود (0/001>P).
همچنین خطر ابتلا به پرهاکلامپسی در زنان با سابقه خروپف با صدای بلند ۲ بار در هفته 9/45، برابر زنان بدون سابقه بود که اختلاف آماری معناداری بین ۲ گروه مشاهده شد (0/001>P). خطر بروز پرهاکلامپسی در زنان با مشکل جدی خواب 11/11 برابر زنان در گروه کنترل بود (0/001>P).
همچنین خطر بروز پرهاکلامپسی در زنان با سابقه ۳ بار بیدار شدن ناشی از گرمای شدید در هفته 2/40 برابر نسبت به زنان گروه کنترل بود که اختلاف آماری معناداری بین ۲ گروه مشاهده شد (0/029=P) (جدول شماره 4).

بحث
نتایج مطالعه حاضر نشان داد میانگین میزان خواب واقعی در شب در گروه افراد کنترل به طور معناداری بیشتر از افراد مبتلا به پرهاکلامپسی بود. در مطالعه تاکماز و همکاران، کیفیت خواب نامطلوب با پرهاکلامپسی ارتباط داشت. تأخیر در به خواب رفتن و اختلال در عملکرد روزانه در زنان گروه پرهاکلامپسی شایعتر بود [17]. اختلالات تنفسی موجب ایجاد دورههای هیپوکسی و فقدان اکسیژن شده که باعث فعال شدن مسیرهای التهابی میشود [18]. در مطالعه حاضر بیشترین تعداد خروپف (38/8) با صدای بلند در گروه زنان مبتلا به پرهاکلامپسی مشاهده شد.
در مطالعه آزمایشیکنترلی کردی و همکاران که روی 150 زن باردار مبتلا به پرهاکلامپسی و 150 زن غیرمبتلا انجام شد، بین کیفیت خواب با پرهاکلامپسی ارتباط معناداری وجود داشت (0/001>P). ۲ گروه از نظر کیفیت خواب، مدت زمان خواب، خروپف ارتباط معناداری داشتند
(0/005>P) که با نتایج مطالعه حاضر همسو است [12].
ادواردز و همکاران در پژوهشی روی 25 بیمار مبتلا به پرهاکلامپسی و 17 زن غیرمبتلا دریافتند اختلالات خواب در زنان مبتلا بیشتر بود، به طوری که میانگین تأخیر طولانیتر تا شروع مرحله خواب با حرکت سریع چشم در گروه آزمایش (23±205 دقیقه) نسبت به کنترل (11±92 دقیقه) وجود داشت (0/001>P). تأخیر در شروع شدن مرحله خواب با حرکت سریع چشم و کاهش مدت زمان آن را به ادم مغزی و ترشح سیتوکینها در زنان مبتلا نسبت دادهاند [19].
در مطالعه اِخولم و همکاران، میانگین تعداد حرکات شبانه بدن در گروه مبتلا به پرهاکلامپسی به صورت معناداری بیشتر بود (0/005>P). حرکات بدن در تختخواب در ساعات اولیه خواب در گروه پرهاکلامپسی (1/4±23.65) نسبت به گروه کنترل (2/7±16/60 دقیقه) بیشتر بود (0/03=P). این پژوهشگر حرکات بدن در تختخواب را به عنوان شاخصی برای تعیین کیفیت خواب در نظر گرفت و به این ترتیب نتیجهگیری کرد که کیفیت خواب نامطلوب با پرهاکلامپسی ارتباط دارد [20]. در مطالعه حاضر 27/8 درصد از افراد در گروه زنان مبتلا به پرهاکلامپسی مشکل جدی خواب داشتند که این مقدار در گروه کنترل 6 درصد بود، به طوری که زنان مبتلا کیفیت خواب نامطلوب داشتند.
کاهش ساعات خواب به میزان 3/6 تا 4/5 ساعت در شب چه در افراد مبتلا به فشار خون بالا و چه در افراد با فشار خون طبیعی با افزایش فشار همراه بوده است [21]. در پژوهش گانگویسچ و همکاران که روی پرستاران زن در رده سنی 30 تا 55 و 25 تا 42 سال انجام شد، نشان داد طول مدت خواب کمتر از 5 ساعت با اختلالات فشار خون همراه است [22]. در مطالعه دیگر که روی افراد بالای 18 سال و غیرباردار انجام شد، بین اختلال خواب، مدت زمان خواب و کیفیت خواب با فشار خون بالا ارتباط وجود داشت، به طوری که افراد با اختلال خواب، خواب کوتاهمدت و خواب نامطلوب به ترتیب 44/7 درصد و31/7 درصد و 30/3 درصد احتمال بیشتری برای ابتلا به فشار خون داشتند. افراد با اختلال خواب 1/65 برابر نسبت به افراد غیرمبتلا، دچار فشار خون بودند [23].
گوتلیب و همکاران در یک مطالعه مقطعی روی زنان و مردان 40 تا 100 ساله بیان کردند افرادی که کمتر از 6 ساعت در شب میخوابند در مقایسه با افرادی که 7 تا 8 ساعت در شب میخوابند، میانگین فشار خون بالاتری دارند [24]. محرومیت از خواب با افزایش فعالیت سیستم سمپاتیک، احتباس نمک ناشی از ترشح کورتن، استرس روانی سبب افزایش فشار خون میشود [25]. در مطالعه حاضر نیز 66 درصد از زنان مبتلا به پرهاکلامپسی، مدت زمان خواب کمتر از 5 ساعت داشتند که با مطالعات انجامشده همسو است.
افزایش فشار سیستولی در ساعات بیداری میتواند ناشی از افزایش فعالیت سمپاتیک مرکزی باشد، زیرا احساس گرمای شدید نیز از افزایش همین فعالیت است یا اینکه علت افزایش فشار خون، انقباض عروق محیطی و همچنین افزایش برونده قلبی است [24] که این ۲ در اثر اختلال فعالیت بارورفلکسها ایجاد میشوند. در پژوهش حاضر، احساس گرمای شدید هنگام خواب ۳ بار در هفته، خطر پرهاکلامپسی را 2/4 برابر افزایش داد.
از نقاط قوت مطالعه حاضر، انجام مطالعه به صورت آزمایشیکنترلی و انجام رگرسیون بود. از محدودیتهای این مطالعه، استفاده از ابزار خودگزارشدهی کیفیت خواب و تکیه بر حافظه مادران برای تکمیل آن بود که با توجه به جمعآوری اطلاعات در بارداری و سپری نشدن مدت زمان زیادی از بروز اختلالات خواب قابل چشمپوشی است. پیگیری زنان در گروه کنترل تا 24 ساعت پس از زایمان انجام شد که این امر به دلیل رفع علائم پرهاکلامپسی پس از پایان بارداری است [2].
نتیجهگیری
مطالعه حاضر نشان داد اختلالات خواب در بارداری با افزایش خطر بروز پرهاکلامپسی همراه است، توجه به شناخت و برنامهریزی جهت کنترل و درمان مشکلات خواب در زنان باردار ضروری به نظر میرسد. پیشنهاد میشود ماماها، پزشکان و سایر گروههای پزشکی در مراقبتهای پیشبارداری و بارداری به الگو و کیفیت خواب افراد توجه بیشتری کرده و با آموزش اقدامات خودمراقبتی و اقدامات تشخیصی زودرس و در صورت نیاز درمانی برای بهبود کیفیت خواب و پیشگیری از بروز اختلالات متعاقب نظیر پرهاکلامپسی کمک کنند.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این تحقیق در کمیته اخلاق پژوهش دانشگاه علومپزشکی مشهد با کد IR.MUMS.NURSE.REC.1397.042 تصویب شد.
حامی مالی
نتایج این تحقیق برگرفته از طرح بررسی عوامل خطر و شاخص سودمندی کفایت کمّی مراقبتهای دوران بارداری در زنان مبتلا به پرهاکلامپسی در گروه مامایی، دانشکده پرستاری مامایی، دانشگاه علومپزشکی مشهد است.
مشارکت نویسندگان
تمام نویسندگان معیارهای استاندارد نویسندگی بر اساس پیشنهادهای کمیته بینالمللی ناشران مجلات پزشکی (ICMJE) را دارند.
تعارض منافع
بنابر اظهار نویسندگان، این مقاله تعارض منافع ندارد.
تشکر و قدردانی
از معاونت پژوهشی دانشگاه علومپزشکی مشهد که در انجام این تحقیق ما را یاری کردند، تشکر و قدردانی میشود.
References
- Gibbs RS. Danforth’s obstetrics and gynecology. Philadelphia: Lippincott williams & wilkins; 2008. [Link]
- Dashe JS, Bloom SL, Spong CY, Hoffman BL. Williams obstetrics. New York: Mcgraw-hill; 2018. [Link]
- Jim B, Karumanchi SA. Preeclampsia: Pathogenesis, prevention, and long-term complications. Semin Nephrol. 2017; 37(4):386-97. [DOI:10.1016/j.semnephrol.2017.05.011]
- Kongwattanakul K, Saksiriwuttho P, Chaiyarach S, Thepsuthammarat K. Incidence, characteristics, maternal complications, and perinatal outcomes associated with preeclampsia with severe features and HELLP syndrome. Int J Womens Health. 2018; 10:371-7. [DOI:10.2147/IJWH.S168569]
- Ngwenya S. Severe preeclampsia and eclampsia: Incidence, complications, and perinatal outcomes at a low-resource setting, Mpilo Central Hospital, Bulawayo, Zimbabwe. Int J Womens Health. 2017; 9:353-7. [DOI:10.2147/IJWH.S131934]
- Paré E, Parry S, McElrath TF, Pucci D, Newton A, Lim KH. Clinical risk factors for preeclampsia in the 21st century. Obstet Gynecol. 2014; 124(4):763-70. [DOI:10.1097/AOG.0000000000000451]
- Williams PJ, Morgan L. The role of genetics in pre-eclampsia and potential pharmacogenomic interventions. Pharmgenomics Pers Med. 2012; 5:37-51. [DOI:10.2147/PGPM.S23141]
- Malapati R, Vuong YN, Nguyen TM. Reporting cervical effacement as a percentage: How accurate is it? Open J Obstet Gynecol. 2013; 3(7):37023. [DOI:10.4236/ojog.2013.37102]
- Johnson DA, Thomas SJ, Abdalla M, Guo N, Yano Y, Rueschman M, et al. Association between sleep apnea and blood pressure control among blacks. Circulation. 2019; 139(10):1275-84. [DOI:10.1161/CIRCULATIONAHA.118.036675]
- Bazalakova MH, Bianchi MT, Stanic AK. Sleep deprivation and pregnancy. In: Bianchi MT, editor. Sleep deprivation and disease: Effects on the body, brain and behavior. Berlin: Springer; 2014. [DOI:10.1007/978-1-4614-9087-6_9]
- Williams MA, Miller RS, Qiu C, Cripe SM, Gelaye B, Enquobahrie D. Associations of early pregnancy sleep duration with trimester-specific blood pressures and hypertensive disorders in pregnancy. Sleep. 2010; 33(10):1363-71. [DOI:10.1093/sleep/33.10.1363]
- Kordi M, Rezaeitalab F, Mazlom SR. Sleep quality and preeclampsia: A case-control study. Iran J Obstet Gynecol Infertil. 2015; 18(167):16-24. [DOI:10.22038/ijogi.2015.6039]
- Alebiosu OC, Ogunsemi OO, Familoni OB, Adebayo P, Ayodele OE. Quality of sleep among hypertensive patients in a semi-urban Nigerian community: A prospective study. Postgrad Med. 2009; 121(1):166-72. [DOI:10.3810/pgm.2009.01.1969]
- Vozoris NT. The relationship between insomnia symptoms and hypertension using United States population-level data. J Hypertens. 2013; 31(4):663-71. [DOI:10.1097/HJH.0b013e32835ed5d0]
- Cohen J. Statistical power analysis for the behavioral sciences. 2th ed. Oxfordshire: Routledge; 2013. [DOI:10.4324/9780203771587]
- Reza H, Kian N, Pouresmail Z, Masood K, Bagher MSS, Cheraghi MA. The effect of acupressure on quality of sleep in Iranian elderly nursing home residents. Complement Ther Clin Pract. 2010; 16(2):81-5. [DOI:10.1016/j.ctcp.2009.07.003]
- Takmaz T, Unal B, Ozcan P, Arici Halici BN, Gorchiyeva I, Gokmen Karasu AF, et al. Are chronotype and subjective sleep quality associated with preeclampsia and preterm birth? Biol Rhythm Res. 2022; 53(1):159-71. [DOI:10.1080/09291016.2020.1730617]
- Ebuehi O, Osagie OG, Ebuehi O, Giwa-Osagie OF. Oxidative stress during the various trimesters of pregnancy in humans. Niger J Health Biomed Sci. 2003; 2(2):61-4. [DOI:10.4314/njhbs.v2i2.11485]
- Kesby G, Wilcox IJS. Pre-eclampsia is associated with marked alterations in sleep architecture. Sleep. 2000; 23(5):619-25. [DOI:10.1093/sleep/23.5.1d]
- Ekholm EM, Polo O, Rauhala ER, Ekblad UU. Sleep quality in preeclampsia. Am J Obstet Gynecol. 1992; 167(5):1262-6. [DOI:10.1016/S0002-9378(11)91698-6]
- Gangwisch JE. A review of evidence for the link between sleep duration and hypertension. Am J Hypertens. 2014; 27(10):1235-42. [DOI:10.1093/ajh/hpu071]
- Gangwisch JE, Feskanich D, Malaspina D, Shen S, Forman JP. Sleep duration and risk for hypertension in women: Results from the nurses’ health study. Am J Hypertens. 2013; 26(7):903-11. [DOI:10.1093/ajh/hpt044]
- Bansil P, Kuklina EV, Merritt RK, Yoon P. Associations between sleep disorders, sleep duration, quality of sleep, and hypertension: Results from the National Health and Nutrition Examination Survey, 2005 to 2008. J Clin Hypertens. 2011; 13(10):739-43. [DOI:10.1111/j.1751-7176.2011.00500.x] [PMID]
- Gottlieb DJ, Redline S, Nieto FJ, Baldwin CM, Newman AB, Resnick HE, et al. Association of usual sleep duration with hypertension: The sleep heart health study. Sleep. 2006; 29(8):1009-14. [DOI:10.1093/sleep/29.8.1009] [PMID]
- Okun ML, Roberts JM, Marsland AL, Hall M. How disturbed sleep may be a risk factor for adverse pregnancy outcomes. Obstet Gynecol Surv. 2009; 64(4):273-80. [DOI:10.1097/OGX.0b013e318195160e] [PMID]
ارسال پیام به نویسنده مسئول
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |





